Définition clinique de la parodontite [5]
Nous continuons à nous intéresser aux parodontites sans développer les maladies parodontales nécrosantes et/ou comme manifestations d’une maladie systémique.
La parodontite est une maladie chronique inflammatoire associée à une dysbiose du microbiote avec destruction progressive du système d’attache. Elle se manifeste par une inflammation avec perte d’attache parodontale. Elle est caractérisée par 3 facteurs :
- la perte des tissus de support parodontaux avec perte d’attache clinique et perte d’os alvéolaire visible à la radio ;
- la présence de poches parodontales ;
- le saignement gingival.
Un des grands changements par rapport à la classification d’Armitage est la suppression des subdivisions en parodontites chroniques et agressives. Il n’y a actuellement pas suffisamment de preuves pour les considérer comme des entités pathologiques distinctes.
Le patient parodontal [5]
La perte d’attache clinique (PAC) est le critère déterminant essentiel.
Un patient est un cas parodontal si :
- il existe une PAC interdentaire détectée sur au moins 2 dents ;
- il existe une PAC vestibulaire ou linguale/palatine ≥ 3 mm avec une poche ≥ 3 mm sur au moins 2 dents, sans que cette PAC ne soit liée à :
- une récession gingivale d’origine traumatique ;
- une carie cervicale ;
- une PAC au niveau de la face distale d’une 2e molaire suite à une malposition ou à l’extraction de la 3e molaire ;
- une lésion endodontique se drainant à travers le parodonte marginal ;
- une fracture radiculaire marginale.
Le concept de stade et de grade [8]
Alors que le degré de destruction parodontale était le principal indicateur de la maladie, une avancée notable de la classification est d’intégrer des facteurs additionnels.
– La sévérité. Elle reste un indicateur, mais qui n’est plus systématiquement corrélé au pronostic (il est possible de stabiliser des parodontites sévères). De plus, la notion de dent perdue pour raison parodontale est intégrée, car il y avait un paradoxe à ne pas comptabiliser ces dents, faisant ainsi décroître les indices de sévérité alors même qu’elles sont un indice fort de l’importance de l’atteinte.
– La complexité du traitement. Un certain nombre de facteurs vont rendre le traitement plus complexe :
- la profondeur de sondage ;
- le type de perte osseuse (verticale et/ou horizontale) ;
- les atteintes de furcations ;
- les mobilités dentaires ;
- les dents manquantes ;
- l’effondrement occlusal ;
- la taille des crêtes osseuses résiduelles.
– L’étendue. Le nombre (plus ou moins 30 %) et la localisation (molaires, incisives) sont des critères existant qui ont été conservés.
– La vitesse de progression. Cet important facteur peut être difficile à apprécier en l’absence d’éléments antérieurs.
– Les facteurs de risque (tabac, stress, diabète, sévérité/âge).
– Les interrelations avec la santé générale. Les parodontites peuvent avoir des conséquences sur certaines pathologies (diabète, maladies inflammatoires, problèmes cardio-vasculaires).
Pour intégrer toutes ces notions, un système de classement par stades et grades a été mis en place.
Les stades
Ils vont permettre de classer la sévérité ainsi que l’extension et la distribution des lésions (tableau 1).
|
Tableau 1. Les stades de la parodontite (d’après Tonetti et coll. 2018) |
|||||
|
Stade |
Stade I |
Stade II |
Stade III |
Stade IV |
|
|
PAC interdentaire sur site le plus atteint |
1 à 2 mm |
3 à 4 mm |
≥ 5 mm |
≥ 5 mm |
|
|
Sévérité |
Perte osseuse radiographique |
1/3 coronaire (< 15 %) |
1/3 coronaire (15 à 33 %) |
Au-delà de la ½ ou du 1/3 apical de la racine |
Au-delà de la ½ ou du 1/3 apical de la racine |
|
Perte dentaire parodontale |
Non |
Non |
≤ 4 dents |
≥ 5 dents |
|
|
Complexité |
Profondeur de poche maximale ≤ 4 mm Perte osseuse horizontale |
Profondeur de poche maximale ≤ 5 mm Perte osseuse horizontale |
Stade II plus : . Prof. Poche ≥ 6 mm . Perte osseuse verticale ≥ 3 mm . AIR* classe II ou III . Défaut de crête modéré |
Stade III plus : Besoin de réhabilitation complexe pour : .dysfonction masticatoire . trauma occlusal secondaire (mobilité ≥ 2) . défaut de crête sévère . effondrement occlusal . moins de 20 dents (10 couples) |
|
|
Localisation et distribution |
Localisée : moins de 30 % des dents |
Généralisée : plus de 30 % des dents |
Localisation : Molaires |
Localisation : Incisives |
|
* Atteinte Inter-Radiculaire.
Les grades
Ils vont permettre de classer les risques de progression de la maladie, la probabilité d’une plus au moins bonne réponse au traitement, les interactions possibles avec la santé générale.
Cette classification met très nettement l’accent sur les facteurs qui influencent la parodontite indépendamment du niveau des atteintes.
Le tableau 2 résume ces grades. Il est amené à évoluer, en particulier en intégrant des examens spécifiques, comme pour l’inflammation, ou en utilisant des marqueurs de la perte osseuse au fur et à mesure des avancées scientifiques.
|
Tableau 2. Les grades de la parodontite (d’après Tonetti et coll. 2018) |
|||||
|
Grade |
A : progression lente |
B : progression modérée |
C : progression rapide |
||
|
Preuve directe de la progression |
Données longitudinales (perte d’os Rx ou PAC) |
Pas de perte depuis 5 ans |
< 2 mm sur 5 ans |
≥ 2 mm sur 5 ans |
|
|
Critères primaires |
Preuve indirecte de la progression |
% de perte d’os/âge |
< 0,25 |
Entre 0,25 et 1 |
> 1 |
|
Phénotype |
Beaucoup de plaque avec peu de destruction |
Adéquation entre quantité de plaque et destruction |
Destruction importante par rapport à la quantité de plaque suggérant une progression rapide et/ou un début précoce |
||
|
Critères modificateurs |
Facteurs de risque |
Tabac |
Non-fumeur |
Fumeur < 10/jour |
Fumeur > 10/jour |
|
Diabète |
Normoglycémique ou absent |
HbA1c < 7 |
HbA1c > 7 |
||
Implications cliniques de la classification [8]
L’intérêt majeur de cette classification est de guider le clinicien dans le diagnostic et dans la prise de décision. Des arbres décisionnels aident à cette démarche [9].
Le stade 1 : il correspond à une parodontite débutante. C’est un véritable défi pour le praticien généraliste qui aura parfois du mal à la dépister du fait de facteurs locaux (présence de tartre par exemple). La sonde parodontale reste l’outil principal de détection, mais la radiographie est une aide appréciable. Plus le diagnostic est précoce, plus la probabilité de stabilisation est importante. Le traitement sera prophylactique (personnel et professionnel). La détermination du grade influera sur l’attention qui sera donnée au suivi.
Le stade 2 : il correspond à une parodontite modérée. Les dégâts sont plus nets, mais le traitement reste simple avec une prophylaxie personnelle et professionnelle. Le suivi et les réévaluations seront importants pour évaluer la réponse au traitement, surtout en présence d’un grade C [7].
Le stade 3 : il correspond à une parodontite sévère. Des pertes dentaires supplémentaires peuvent survenir en l’absence de traitement. Là encore, des mesures de prophylaxie individuelles sont mises en place ainsi qu’un traitement initial non chirurgical, mais il faut souvent compléter ce traitement par des techniques chirurgicales [6].
Le stade 4 : il correspond à une parodontite avancée qui, sans traitement, peut conduire à un édentement complet. Le traitement sera bien sûr une prophylaxie individuelle, mais aussi professionnelle avec des séances de débridement et très probablement des phases chirurgicales. Cela sera associé à un plan de traitement global multidisciplinaire (endodontique et/ou restaurateur et/ou prothétique et/ou orthodontique et/ou implantaire).
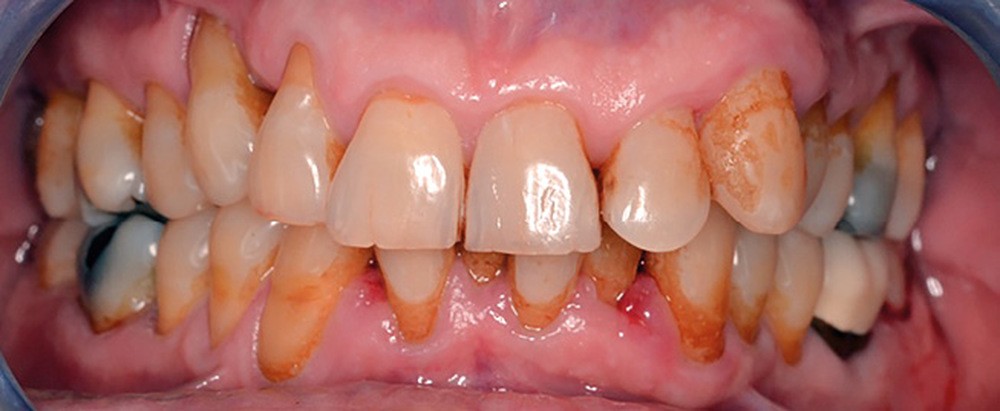
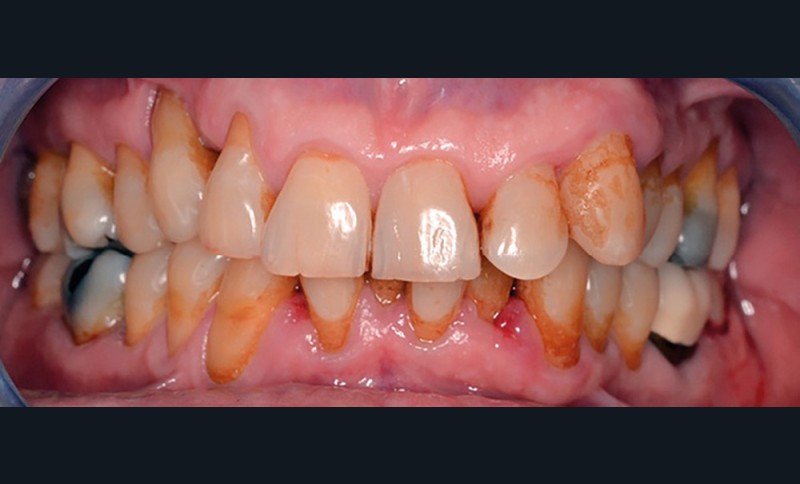
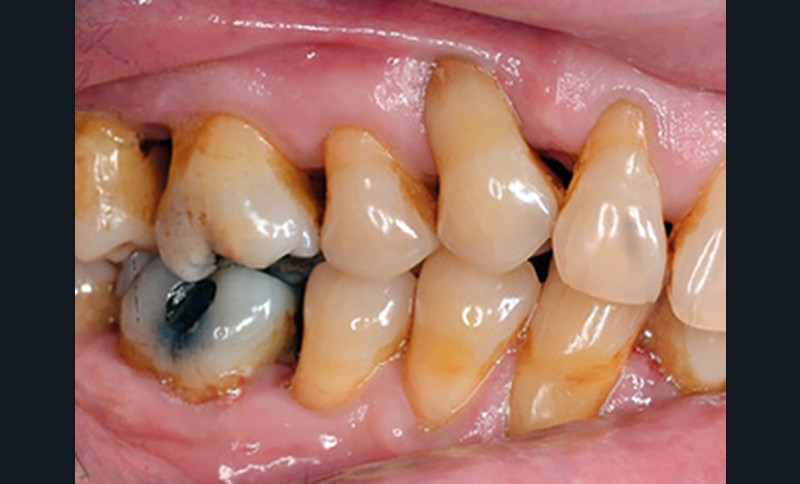
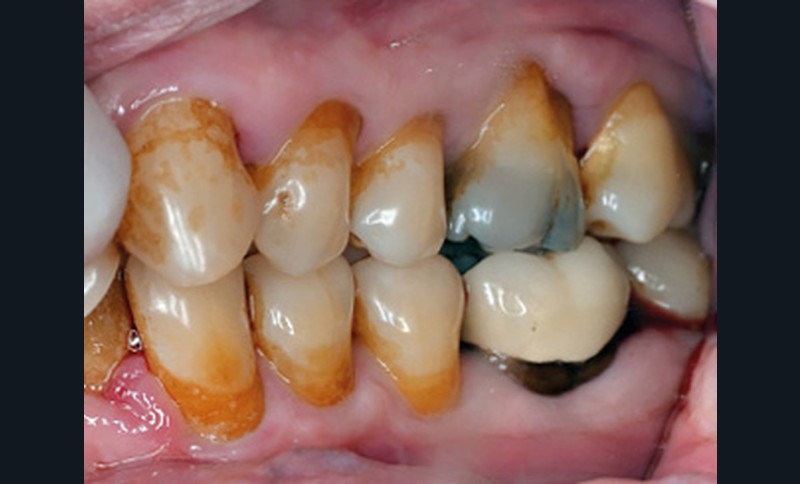
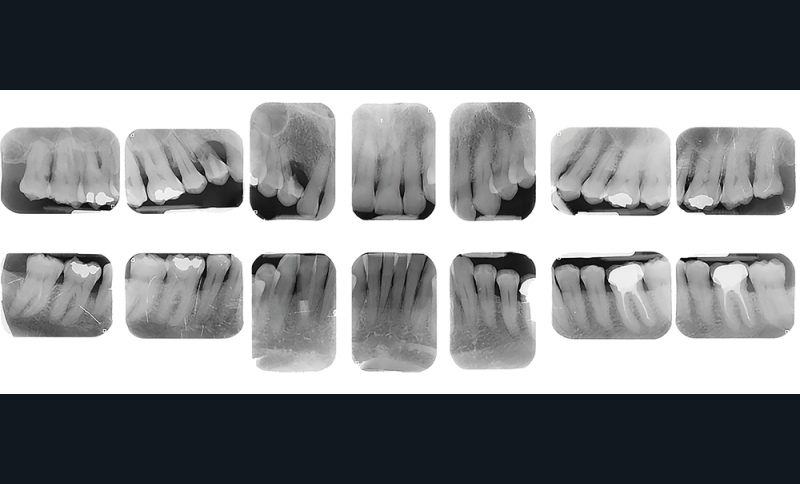
Exemple clinique
Patient de 64 ans.
Motif de la consultation : saignements au brossage.
- Le sondage montre des poches jusqu’à 7 mm sur les secteurs interproximaux molaires et entre 32-33 et 23-24. La perte d’attache est supérieure à 5 mm sur ces secteurs.
- Il existe une alvéolyse de 15 à 30% sur les secteurs molaires (la zone d’alvéolyse entre 12 et 14 n’est pas prise en compte, car due à l’extraction de la 13 incluse et à la présence d’une résorption interne).
- Il n’y a pas de dents perdues pour raisons parodontales.
- Il y a des AIR de classe 2 proximales.
- Le patient consultant pour la première fois et n’ayant pas de documents radiographiques préalables, aucun comparatif n’est possible pour voir l’évolution. Cependant, la perte d’os par rapport à l’âge se situe entre 0,25 et 1 % (4 mm pour 64 ans).
- La quantité de plaque est en adéquation avec les lésions observées.
- Il n’y a pas de facteurs de risque (pas de tabac, pas de pathologies générales, pas d’antécédents familiaux).
Le diagnostic est celui d’une parodontite localisée de stade 3 et de grade B. Le traitement consistera donc en une mise en place de techniques de contrôle de plaque efficaces, des séances de débridement et, après réévaluation, des traitements chirurgicaux éventuels.
Certains logiciels permettent de collecter et de synthétiser les éléments du bilan parodontal (perioSystem®, logosW® par exemple).
Conclusion
Le premier réflexe est d’être rebuté par le côté « usine à gaz » de cette classification. Mais, une fois analysée et « décantée », elle apporte de nombreux avantages. Elle conduit à se poser des questions simples et précises (voir les arbres décisionnels de Tonetti et Sanz) qui obligent à avoir des réponses claires et qui aident ainsi à l’établissement d’un diagnostic précis. Plus le diagnostic est fin, plus les facteurs de risques sont dépistés, plus la réponse thérapeutique pourra être adaptée. Elle est de plus un outil de communication entre professionnels car, même si une courbe d’apprentissage est nécessaire, une fois bien maîtrisée, elle est reproductible d’un praticien à l’autre [4].
Intérêt de la nouvelle classification des maladies parodontales dans le traitement des parodontites







Commentaires