Il n’est pas question ici de remettre en cause le bien-fondé des prescriptions des IRO, dont les modalités ont été réévaluées. Que ce soit dans le cadre d’affections bénignes ou malignes, le rapport bénéfice/risque et les alternatives thérapeutiques sont aujourd’hui bien codifiés. En fonction de la situation, avant ou pendant le traitement par IRO, le chirurgien-dentiste aura une part déterminante dans la maîtrise des facteurs de risque liés au mauvais état bucco-dentaire [1].
Les traitements dentaires retenus devront être adaptés en fonction du niveau de risque. Celui-ci sera très différent selon le traitement IRO prévu ou déjà suivi. Il s’agira également de préciser les éventuels facteurs de comorbidité (corticothérapie, prescription d’anti-angiogéniques notamment). De plus, il faudra garder à l’esprit que le risque d’apparition d’ONM est aussi corrélé à un effet de dose reçue (ou de durée de traitement) d’IRO [2]. Ainsi, les ONM sont beaucoup plus fréquentes dans les cas de pathologies cancéreuses où, en dehors des facteurs de comorbidité associés, les doses administrées sont nettement supérieures à celles utilisées dans l’ostéoporose notamment. Enfin, puisque le mauvais état bucco-dentaire reste un facteur de risque d’ONM, il faut se convaincre que les chirurgiens-dentistes occupent une place déterminante dans la prévention de cette complication des IRO.
Ainsi, concernant la prévention des ostéonécroses liées aux IRO, il conviendra de distinguer deux situations dans la prise en charge de ces patients :
- avant instauration du traitement par IRO ;
- pendant le traitement par IRO ;
et deux contextes :
- affections bénignes (ostéoporose, maladie de Paget) ;
- affections malignes (métastases osseuses, myélome).
Avant instauration des IRO
Dans tous les cas, il conviendra d’informer ou de rappeler aux patients l’importance et les enjeux de l’hygiène et du suivi bucco-dentaire afin d’obtenir son adhésion.
Contexte malin
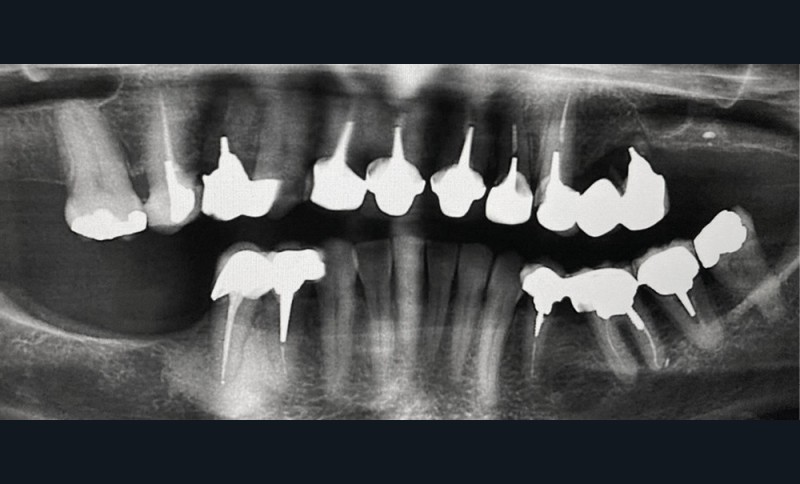
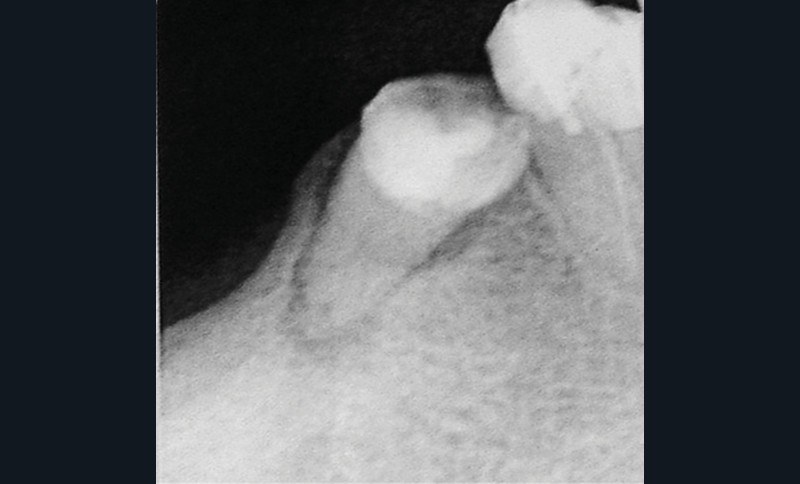
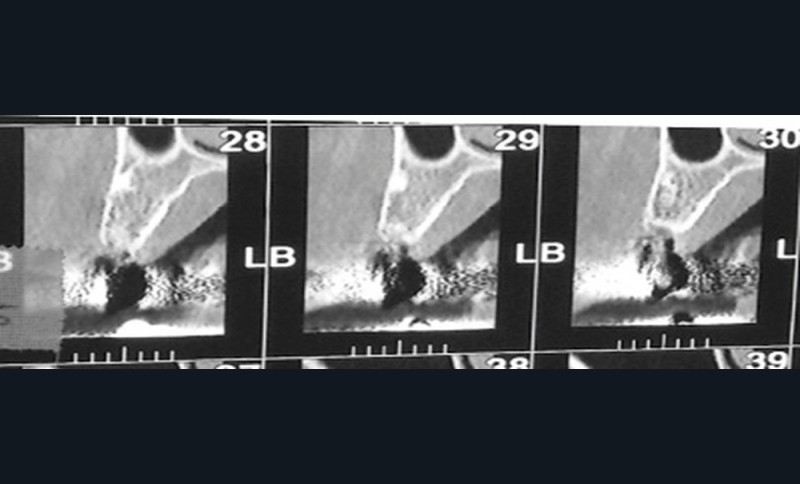
Un examen clinique attentif prenant en compte les facteurs de risques carieux et parodontaux (contrôle de plaque, tabagisme en particulier) sera réalisé. Un bilan radiographique de première intention sera également nécessaire. A minima, la radio panoramique est indispensable. Elle sera complétée éventuellement par des clichés rétro-alvéolaires. En cas de doute, sur un foyer infectieux chronique péri-apical notamment, ces examens devront être complétés par un bilan d’imagerie tridimensionnel de type scanner ou CBCT. Les lésions de ce type, dans les régions sous-sinusiennes en particulier, sont difficiles d’accès à l’imagerie standard (fig. 1).
Si des extractions sont nécessaires, elles devront être pratiquées rapidement et la cicatrisation obtenue avant mise en place des IRO. Si des soins conservateurs sont indiqués, ceux-ci peuvent être instaurés parallèlement aux IRO. Les protocoles habituels pourront être appliqués sans précaution particulière. Il conviendra cependant de prendre en compte l’état général de ces patients et d’adapter la durée et le nombre de séances de soins au fauteuil. En cas d’urgence, le médecin sera amené à instaurer d’emblée un IRO. La prise en charge dentaire devra être adaptée. Il pourra alors être justifié de pratiquer des traitements moins conservateurs. En fonction du contexte médical qui sera apprécié en concertation avec l’oncologue, l’éradication rapide de foyers infectieux chroniques par extraction curetage pourra alors être retenue. En effet, il conviendra de ne pas exposer les patients à la nécessité de geste chirurgicaux à la suite de l’échec d’un traitement conservateur dont le pronostic est d’emblée réservé.
Contexte bénin
Le bilan dento-parodontal sera identique, mais les choix thérapeutiques pourront se faire de manière identique à la population générale. Dans ce contexte en effet, le risque d’ONM est considéré depuis longtemps comme exceptionnel avant deux à trois années de traitement [3]. En cas de risque élevé de fracture ostéoporotique notamment, l’instauration urgente d’un IRO pourra être décidée. Dans ce cas, les soins devront être commencés rapidement et conduits dans un délai raisonnable.
Pendant le traitement par IRO
Contexte malin
Chez ces patients, le maintien de la motivation pour un suivi régulier est primordial. Le nombre d’intervenants et de consultations auxquels sont souvent confrontés ces patients pourra être un élément de démotivation. Il faudra ainsi éviter toute négligence vis-à-vis du suivi par le chirurgien-dentiste. Le soutien de l’oncologue sera important dans ce contexte général difficile.
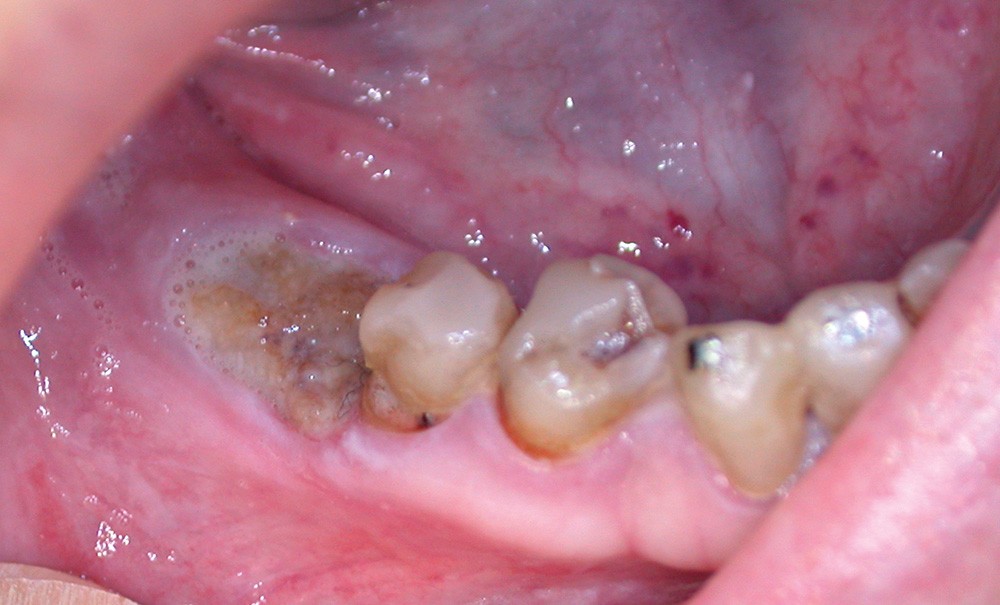
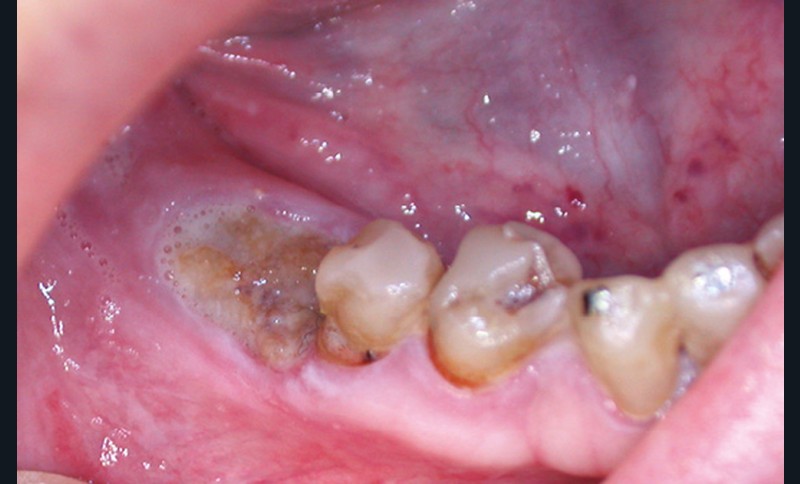
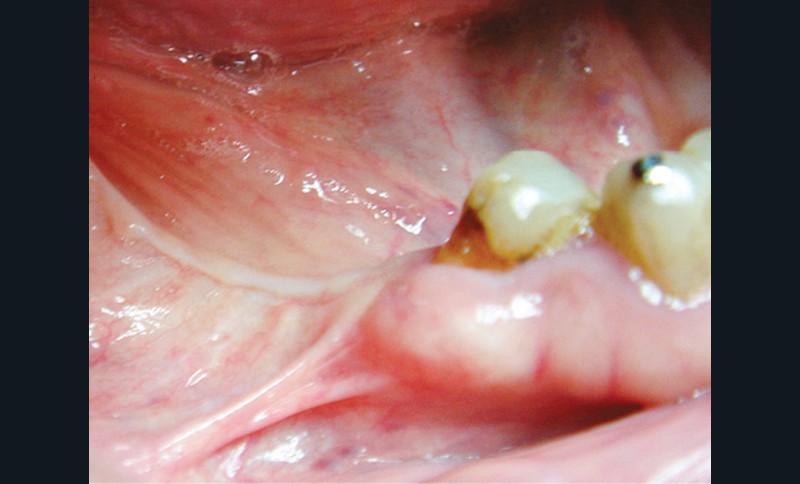
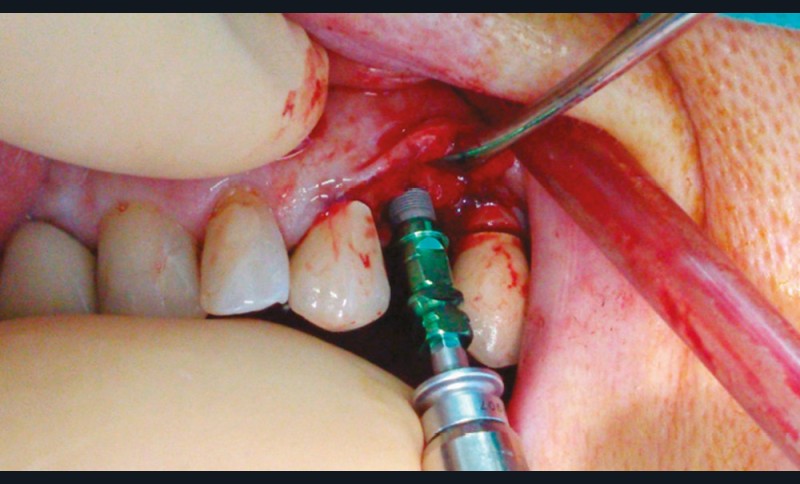
Un contrôle à la fréquence de 4 à 6 mois devra être instauré. La fréquence sera adaptée à l’état bucco-dentaire et à l’appréciation des facteurs locaux de susceptibilité du patient (risque carieux, biotype parodontal). La motivation à l’hygiène et l’efficacité du contrôle de plaque devront être entretenues. Les soins conservateurs précoces seront bien entendu privilégiés. Dans ce contexte, il ne faudra pas hésiter à conserver des dents d’une valeur intrinsèque faible pour éviter le recours à un geste chirurgical. En cas de carie délabrante ou de mobilité modérée, les soins conservateurs devront être privilégiés (endodontie, contentions). En cas d’infection, un traitement conservateur devra également être envisagé (fig. 2).
La priorité devra être donnée à la suppression de la composante infectieuse. Ainsi, pour éviter une extraction, il pourra être légitime de préconiser la conservation d’une dent à l’état de racine sur laquelle le traitement endodontique aura permis la stérilisation du foyer infectieux. Cependant, ce traitement conservateur ne sera retenu qu’à condition de pouvoir conserver durablement cette racine par une obturation étanche à l’aide d’un matériau de reconstitution définitif. Toutefois, pour contrôler l’infection, l’extraction pourra être nécessaire d’emblée ou en cas d’échec d’un traitement conservateur.
Lorsque l’indication d’extraction sera posée, il conviendra de respecter au maximum les tissus osseux et gingival afin d’optimiser la cicatrisation. Toutes les techniques de chirurgie dites atraumatiques devront être privilégiées. L’utilisation de techniques de fermeture par plastie muqueuse n’a pas démontré son intérêt, ni l’utilisation de concentré plasmatique (type PRF) [1]. La question de l’antibioprophylaxie visant à couvrir les gestes d’extractions dentaires est débattue depuis longtemps [3]. Dans ce contexte, la prudence doit rester de mise et la prescription d’antibiotiques devra être adaptée au contexte local et général. En pratique, elle est le plus souvent retenue [4]. Le choix de la molécule est dicté par les recommandations habituelles. L’amoxicilline est donc à privilégier en première intention et la clindamycine sera choisie en cas d’allergie aux pénicillines. Lorsqu’il est décidé, le traitement antibiotique sera prolongé jusqu’à obtention d’une fermeture muqueuse. Compte tenu des délais de cicatrisation souvent allongés, cela pourra nécessiter un traitement de plus de 4 semaines parfois. La cicatrisation devra être surveillée par des contrôles postopératoires afin de pouvoir adapter la durée du traitement antibiotique. Enfin, en fonction de la situation médicale du patient, il pourra être légitime de l’adresser à une équipe hospitalière ou un confrère spécialisé en chirurgie orale pour la prise en charge de ces gestes chirurgicaux [5].
Contexte bénin
Le suivi bucco-dentaire de ces patients peut être considéré comme identique à celui de la population générale.
En fonction des conditions locales (susceptibilité à la carie, maîtrise du contrôle de plaque) et de l’estimation du risque d’ONM lié à la dose reçue (ou à la durée de traitement), la fréquence des visites de contrôle sera cependant adaptée. Là encore, il faudra motiver ces patients à un suivi régulier afin d’assurer une maintenance parodontale optimale et permettre des soins précoces le cas échéant. Toutes les techniques de soins conservateurs pourront être mises en œuvre sans risque particulier. Cependant, les possibilités de soins conservateurs peuvent se trouver dépassées et l’extraction sera alors indiquée. L’intérêt de techniques chirurgicales complexes visant à fermer la plaie n’a pas été établi [6]. Une technique d’extraction simple semble devoir être préférée, et une surveillance de la cicatrisation instaurée en postopératoire. Le patient devra toujours être informé de la situation. En particulier, un allongement du délai de cicatrisation est fréquemment observé en fonction de la dose d’IRO reçue [7]. Concernant la prescription d’antibiotique, les recommandations françaises ne la préconisent pas systématiquement [8]. Celle-ci devra être adaptée à la situation locale et générale du patient. En dehors d’un contexte médical associé imposant l’antibioprophylaxie, il faudra en particulier tenir compte de la présence d’un foyer infectieux local et du niveau de risque liée à la durée/dose d’IRO reçue.
Le nombre de patients traités pour l’ostéoporose notamment est important parmi la patientèle des cabinets dentaires. La question sur la possibilité de pose d’implants est récurrente chez ces patients. Ainsi, il est important de rappeler qu’il faudra systématiquement rechercher la prise éventuelle d’IRO au cours de l’interrogatoire médical. Les patients ne faisant pas toujours le lien avec nos gestes pourront omettre de le signaler spontanément.
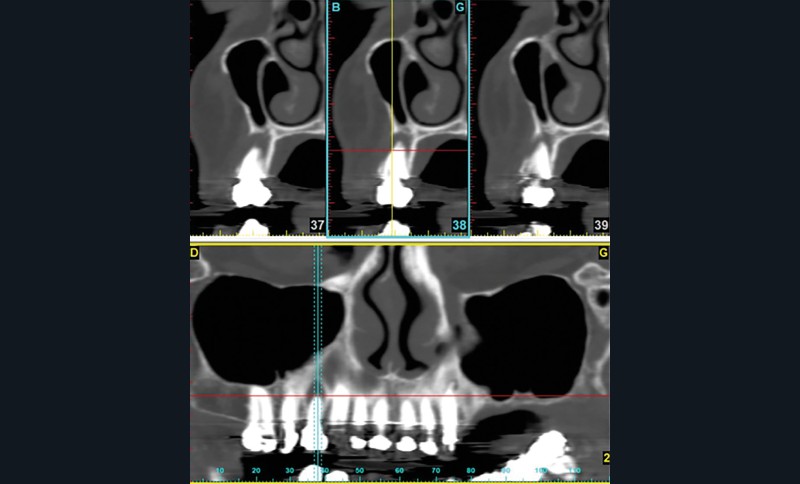
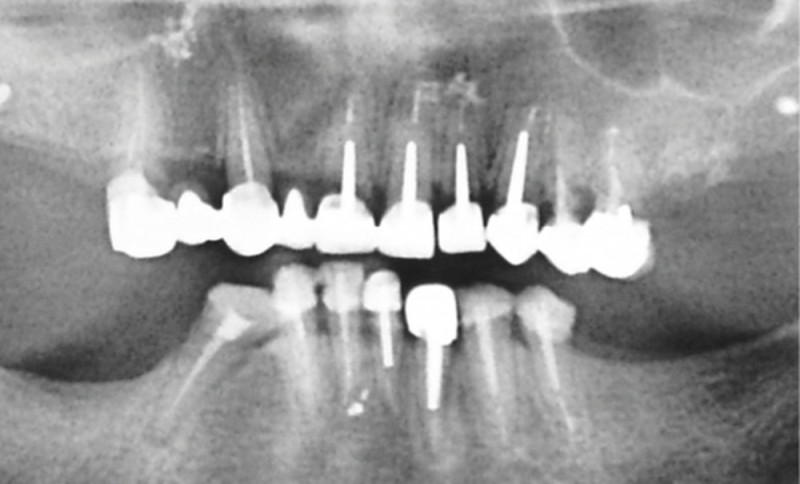
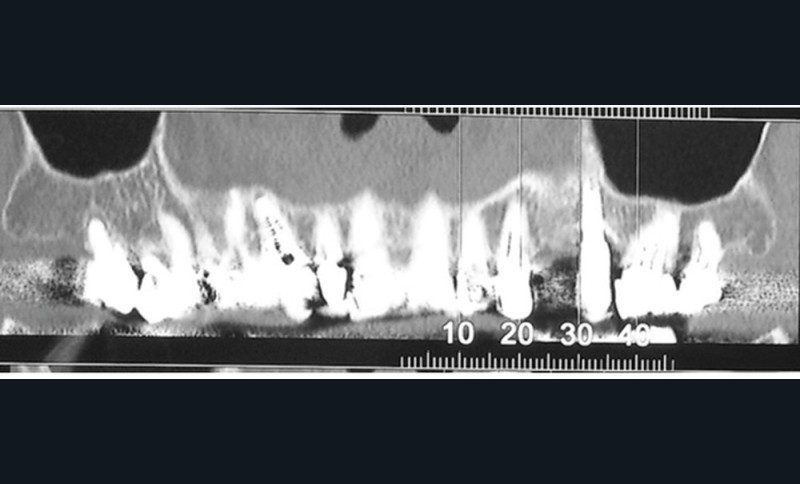
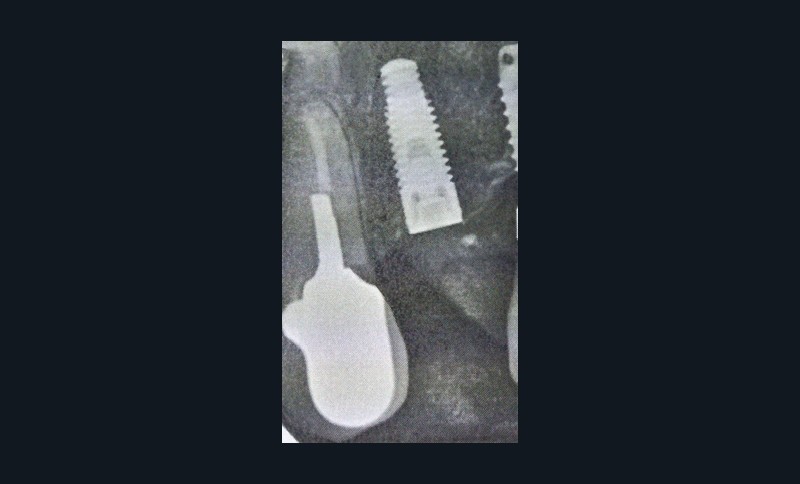
Si les recommandations et les différents auteurs s’accordent depuis longtemps pour contre-indiquer la pose d’implant dans le contexte malin, celle-ci n’est pas contre-indiquée chez un patient traité par IRO dans un contexte bénin [9]. De nombreuses publications ont montré des taux de succès comparables à ceux de la population générale. Cependant, ces données sont à considérer avec discernement car le recul et le niveau de preuve scientifique sont encore faibles [10]. Ainsi, il semble raisonnable de ne pas réfuter de principe la solution implantaire chez ces patients. Mais il conviendra de les informer clairement du rapport bénéfice/risque. Trois points semblent indispensables pour aider à la décision. Il s’agira d’évaluer la durée du traitement (plus ou moins 3 années), les facteurs de comorbidité (diabète, corticothérapie notamment) et l’invasivité du geste chirurgical (implant unitaire ou multiple, nombre de sextants concernés) (fig. 3). Dans tous les cas, les alternatives thérapeutiques devront être proposées et discutées avec le patient.
Un dernier point est à considérer dans la prévention des ONM. Il s’agit de la suspension du traitement pour minorer le risque en cas de geste chirurgical.
Il faut ici distinguer les bisphosphonates (BP) et le dénosumab dont les mécanismes d’action et la pharmacologie diffèrent substantiellement. Pour les BP, il faut se souvenir qu’ils restent séquestrés dans le squelette bien après l’arrêt du traitement. Le consensus n’est pas établi concernant l’intérêt d’un arrêt du traitement et il ne semble pas que le risque d’ostéonécrose soit diminué [11]. En l’absence de nouvelles données à ce sujet, il convient donc de rester prudent et d’appliquer les mesures de prophylaxie et de prise en charge énoncées ci-dessus, même plusieurs années après l’arrêt du traitement. Concernant le dénosumab, dont l’effet est réversible, il n’y a pas la rémanence à long terme des BP. Compte tenu de cet effet réversible, une interruption de traitement a ainsi pu être préconisée avant un geste chirurgical afin d’en réduire le risque. Cependant, aucune étude n’a démontré l’intérêt de la suspension systématique du traitement par le dénosumab ni le moment et la durée exacte de celui-ci [12]. Compte tenu de la fréquence très faible de survenue des ONM et de la diversité des profils des patients, il est certainement illusoire d’attendre des essais cliniques robustes permettant de trancher cette question. Au final, cette décision devra se faire en concertation avec le prescripteur dont l’avis sera prépondérant dans la décision.
Conclusion
Chez tous les patients bénéficiant d’un traitement par IRO, un suivi adapté devra être mis en place selon le risque d’ostéonécrose.
Le choix des gestes dentaires adaptés doit relever d’une démarche réfléchie et argumentée qui sera expliquée au patient. L’adhésion des patients à ce suivi devra être obtenue par le chirurgien-dentiste et soutenue par le médecin prescripteur. La relation entre ces deux professionnels de santé est fondamentale dans la prévention des ostéonécroses. Ce dialogue devra s’instaurer avant ou à l’instauration de la prescription et se maintenir si besoin pour assurer le suivi dentaire des patients bénéficiant d’un traitement IRO.
Dans tous les cas, nous devons garder à l’esprit que le maintien d’une bonne santé bucco-dentaire reste aujourd’hui le meilleur outil de prévention des ONM.
Points essentiels
• Le chirurgien-dentiste est un acteur majeur de la prévention des ONM.
• Un bilan bucco-dentaire est indispensable avant instauration d’un traitement IRO.
• Les soins conservateurs et prophylactiques ne présentent aucun risque.
• Une surveillance accrue est indispensable chez les patients à risque élevé (pathologie maligne/traitement de longue durée).
• La chirurgie est possible mais doit être adaptée au contexte médical (bénin/malin)
| Évaluation |
Vrai |
Faux |
|
|
1 |
Des examens d’imagerie sont indispensables pour le bilan dentaire avant instauration d’un traitement IRO. |
||
|
2 |
Il faut attendre systématiquement la fin des soins dentaires pour initier le traitement IRO. |
||
|
3 |
Les extractions sont contre-indiquées en cas de traitement par IRO. |
||
|
4 |
La pose d’implants dentaires est possible chez des patients ayant pris des IRO. |
||
|
5 |
Tous les soins dentaires chez les patients sous IRO doivent être réalisés sous antibioprophylaxie. |
||
Réponses en ligne sur notre site : www.information-dentaire.fr














Commentaires