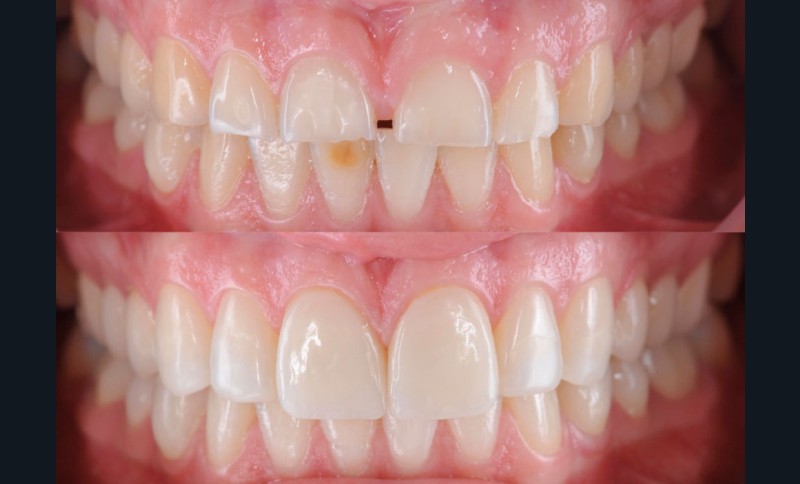
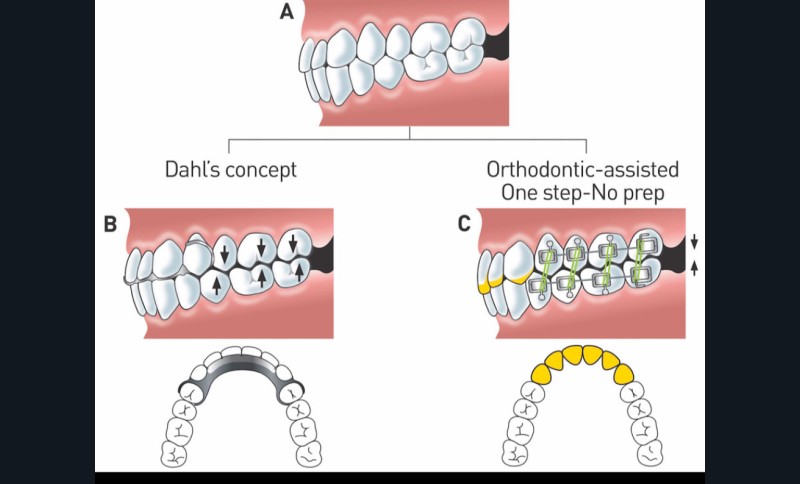
L’abord thérapeutique des pertes de substance dentaires par usure est un défi qui demande la levée de plusieurs verrous pour pouvoir restaurer l’anatomie, l’esthétique et la fonction des dents concernées. Quelle qu’en soit la cause initiale, abrasion et/ou érosion chimique, la problématique principale réside dans le fait que la perte progressive de substance s’est le plus souvent accompagnée d’une égression concomitante conservant, malgré l’usure, des contacts occlusaux avec leurs antagonistes. Il n’existe donc pas, à ce stade initial du diagnostic, d’espace disponible pour restaurer les structures perdues. Une solution possible serait de procéder à une réduction supplémentaire des tissus dentaires pour créer un espace suffisant pour une restauration des structures anatomiques détruites, mais ce choix altèrerait encore davantage la dent naturelle atteinte et n’en rétablirait pas les proportions normales, ce qui ne résout pas le problème esthétique au niveau antérieur notamment. L’autre option, plus conservatrice, est d’augmenter la dimension verticale pour recréer l’espace nécessaire à la restauration des dents atteintes, mais cela implique d’intervenir au minimum sur toutes les dents d’une même arcade.
L’approche habituelle consiste à placer des restaurations partielles collées indirectes (RPCI), voire parfois directes, sur les tables occlusales des dents cuspidées et de restaurer les dents antérieures en une ou deux étapes (faces palatines puis vestibulaires) au maxillaire par des RPC ou par des restaurations périphériques. Toutefois, de nombreuses situations présentent une usure localisée aux seules incisives maxillaires sans atteintes des dents postérieures dont la fonction naturelle et les proportions seraient altérées du fait de leur recouvrement par des RPCI afin d’augmenter la dimension verticale d’occlusion (DVO). Les auteures de cette étude proposent alors une approche multidisciplinaire innovante et minimalement invasive associant la restauration des incisives maxillaires sans préparation soustractive supplémentaire à l’aide de RPCI antérieures usinées dans des blocs de Vita Enamic, et l’égression orthodontique des secteurs postérieurs.
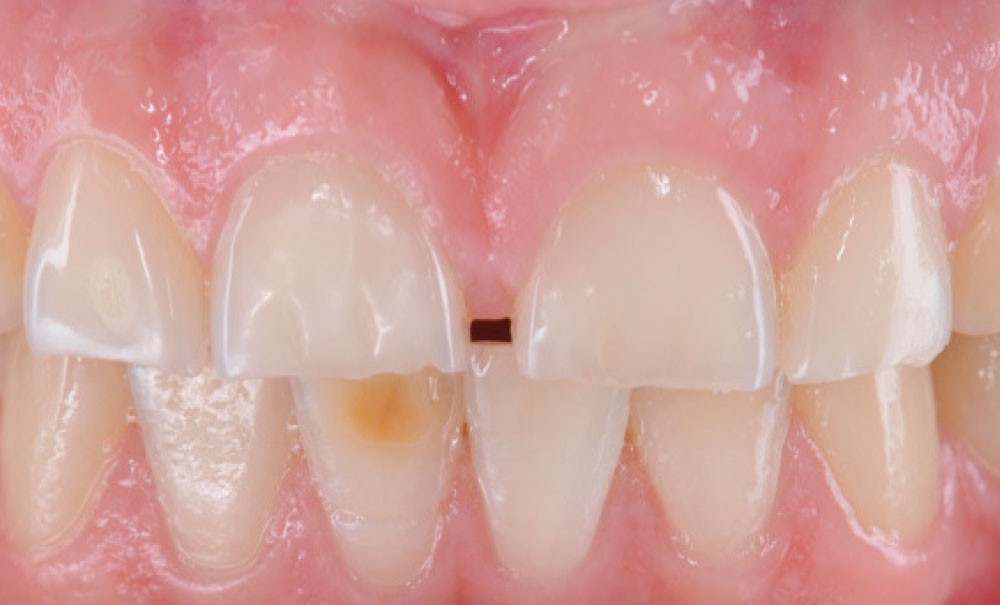
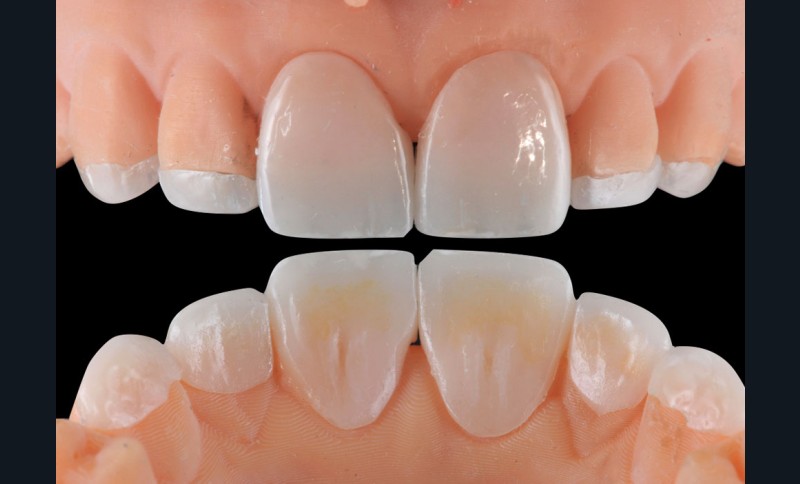
L’Enamic est un matériau composite original car il est constitué d’un bloc de vitro-céramique (Vita Mark II) partiellement fritté et infiltré de polymère (polymer-infitrated ceramic network (PICN) ou céramique hybride). La singularité de l’approche proposée et illustrée d’une présentation de 4 cas « pilotes » réside dans sa réalisation en une seule étape thérapeutique et sans préparations pour la partie restauratrice, suivie d’une phase orthodontique simplifiée pour rétablir un calage postérieur rapide et contrôlé à une DVO augmentée. Niveau préparation, seuls les arêtes et angles trop vifs de la surface de collage sont légèrement arrondis. Les empreintes des deux arcades sont prises de manière conventionnelle ou numérique et la relation myocentrée mandibulo-maxillaire est généralement enregistrée (pour détecter une éventuelle antéposition de la mandibule). La DVO thérapeutique est estimée arbitrairement en fonction de paramètres cliniques physiologiques et esthétiques et matérialisée par l’établissement d’un projet numérique réalisé en tenant compte notamment de la perte de substance estimée.
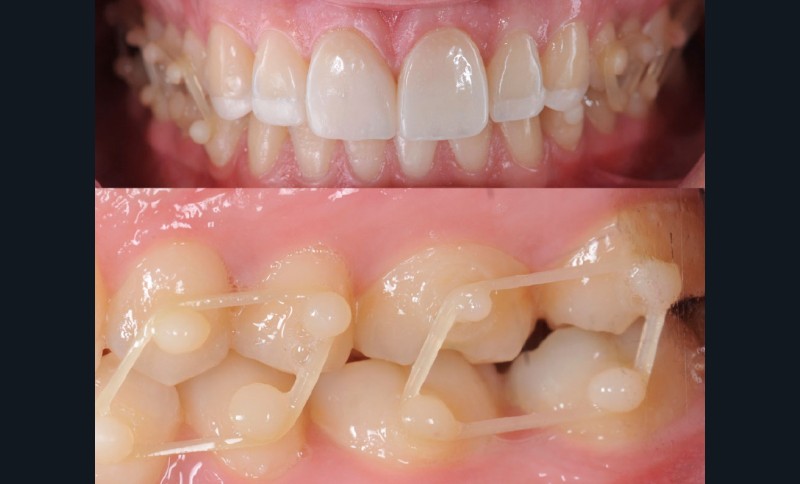
Des masques prospectifs sont alors usinés pour valider in situ, et avec l’aval du patient, cette proposition morphologique. Les restaurations sont usinées dans des blocs de PICN sous forme de facettes palatines incluant aussi la partie vestibulaire restaurée. Elles sont ensuite collées sur les surfaces concernées dans les conditions optimales requises, puis immédiatement équilibrées en occlusion pour harmoniser les contacts. La transition optique de la jonction vestibulaire entre la restauration et la dent naturelle est optimisée plus tard à l’aide de composite direct sur un léger chanfrein. Ces restaurations laissant une béance verticale sur les secteurs cuspidés, celle-ci est refermée au cours d’une courte phase orthodontique active de 2 à 4 mois avec, pour les situations les plus simples, l’utilisation de boutons vestibulaires en composite ou en métal comme seuls moyens d’attache pour les élastiques d’engrainement. Des situations de dysharmonies plus complexes comme les cas d’encombrements antérieurs nécessitent toutefois des traitements plus longs et des appareils multi-attaches classiques. Une orthèse de protection occlusale est enfin réalisée à l’issue de chaque traitement pour tous les patients.
Sur une période de suivi de 15 mois à presque 4 ans selon les cas, les auteures n’ont déploré aucun problème avec les facettes palatines (qui, parfois, venaient aussi recouvrir la face vestibulaire comme une enveloppe), et ce malgré les problèmes de bruxisme. Lorsque certaines dents postérieures nécessitaient aussi des RPCI (sous forme de table occlusales très fines, jusqu’à 0,2 mm d’épaisseur), de petites fractures marginales ont parfois été observées sur les parties les plus fines qui étaient situées dans des zones de contacts occlusaux. Elles furent facilement polies, tandis que la satisfaction générale des patients sur les multiples aspects du traitement fut excellente.
Un suivi à plus long terme et sur un plus grand nombre de cas reste nécessaire pour conclure sur l’opportunité de cette approche thérapeutique très prometteuse par sa simplicité et sa modularité.
Visuels issus de : Orthodontic-assisted one step-no prep technique : A straightforward and minimally-invasive approach for localized tooth wear treatment using polymer-infiltrated ceramic network CAD-CAM prostheses. Amélie Mainjot, Carole Charavet. J Esthet Restor Dent 2020 ; 32 (7).
Copyright © 2020 Wiley Periodicals, LLC
Questions aux auteures de l’article…
 Amélie Mainjot
Amélie Mainjot
Professeure en biomatériaux dentaires à l’Université de Liège, directrice de la Dental Biomaterials Research Unit (d-BRU), cheffe de clinique au CHU de Liège
(service de prothèse fixée), membre active de l’European Academy of Esthetic Dentistry
Quels sont les domaines d’indications, les contre-indications et les limites de cette méthode innovante et pluridisciplinaire ?
A.M. : Ce protocole de traitement, qui est une évolution plus rapide et plus prédictible du concept de Dahl, a pour indication l’usure dentaire localisée, particulièrement antérieure, lorsqu’il n’y a pas d’espace inter-occlusal pour restaurer les dents, ce qui est assez fréquent. Dans deux des quatre cas présentés, certaines dents postérieures ont aussi été restaurées en plus des dents antérieures (car il peut y avoir également une usure localisée sur certaines molaires, particulièrement les 6). Il faut noter que s’il faut déplacer les dents antérieures (pour des raisons d’encombrement par exemple), la technique ne s’applique pas telle quelle, car il faut commencer par le traitement orthodontique avant de réaliser les RPCI.
Il n’y a pas de contre-indication particulière, mais une bonne collaboration avec l’orthodontiste est nécessaire. En effet, si la relation myo-centrée est fortement différente de la position d’intercuspidation maximale et qu’une correction est souhaitée, des mouvements orthodontiques plus complexes qu’une simple extrusion peuvent être requis pour obtenir des rapports inter-arcades corrects. Enfin, il faut souligner le fait que dans les cas simples, le taux d’acceptation par les patients d’un traitement orthodontique qui dure seulement 2 mois et est localisé sur les dents postérieures est extrêmement élevé.
Quelles sont les indications et qualités particulières de l’Enamic (bloc de vitro-céramique infiltré de polymère) pour les restaurations antérieures dans cette méthode ?
A.M. : D’une manière générale, les composites CFAO sont particulièrement indiqués dans le cadre du traitement minimalement invasif de l’usure.
Par rapport aux vitrocéramiques, ils peuvent être usinés très facilement et en très fine épaisseur, ils sont faciles à ajuster (contacts occlusaux) et par ailleurs ils ne nécessitent pas de cuisson (d’où leur intérêt pour les procédés chairside). La présence de polymère les rend moins fragiles que les céramiques et surtout leur confère une capacité à absorber les chocs qui est fondamentale dans le cadre du bruxisme (il vaut mieux un matériau qui absorbe les chocs plutôt qu’un matériau très résistant mais très rigide comme la zircone, qui transmet les contraintes occlusales à la dent).
Par rapport aux composites directs photopolymérisés, les composites CFAO ont, du fait du procédé industriel de polymérisation qui utilise la haute température, des propriétés mécaniques et une stabilité chimique (cf. vieillissement) très significativement supérieures aux composites directs. Accessoirement, les restaurations indirectes permettent de mieux maîtriser la morphologie des restaurations et réduisent le temps de travail au fauteuil.
Par rapport aux autres matériaux composites CFAO présents sur le marché, les PICNs (polymer-infiltrated ceramic network materials) sont les seuls à être produits à partir d’un bloc de vitrocéramique (et non pas à partir de charges de verre mélangées à des monomères, comme tous les composites que nous connaissons), d’où leur nom commercial de « céramique hybride ». Cela leur confère certains avantages, comme une rigidité similaire à celles des tissus dentaires (en fait une rigidité située entre celles de la dentine et de l’émail), ainsi qu’un comportement en termes d’usure similaire à celui de l’émail. Les PICNs ont également montré, du fait de leur microstructure particulière, des propriétés d’adhésion aux colles qui sont significativement supérieures aux autres composites CFAO (Eldafrawy et al., 2018 et 2019). À ce propos, il faudra prendre garde à les prétraiter comme des vitrocéramiques pures (mordançage à l’acide fluorhydrique 1 minute + silane). Enfin, leur procédé de polymérisation original, qui utilise non seulement la haute température mais aussi la haute pression, induit un degré de polymérisation très élevé et donc une absence de relargage de monomères libres, ce qui favorise leur biocompatibilité (Grenade et al., 2016 et 2017). Notre expérience clinique avec les PICNs dans le cadre du traitement de l’usure dentaire sévère généralisée est très positive, particulièrement au niveau des facettes palatines, qui constituent une excellente indication de ces matériaux (Oudkerk et al., 2020). Dans le cadre du présent protocole de traitement, il n’y a aucun problème à laisser les facettes palatines en « surocclusion » durant la phase d’extrusion orthodontique.
À l’issue du traitement, comment estimez-vous les perspectives en matière de suivi nécessaire, de gestions et de préventions d’éventuelles complications ou récidives à plus long terme ?
A.M. : Il s’agit d’un suivi classique pour ce qui est des RPCI. La prévention des complications ou des récidives réside essentiellement dans le diagnostic et la prise en charge de la ou des causes de l’usure, qu’elles soient d’origine mécanique (bruxisme) ou chimique (sodas, reflux gastro-œsophagien…). Dans la plupart des cas, c’est le bruxisme qui est en grande partie responsable de l’usure. Le patient est donc envoyé dès le début du traitement chez un kinésithérapeute spécialisé qui va l’informer et lui faire prendre conscience de son problème de bruxisme. Il travaillera également sur ses muscles masticateurs et lui enseignera une série d’exercices de relaxation musculaire. Par ailleurs, une gouttière occlusale à usage nocturne sera réalisée en fin de traitement.
 Carole Charavet
Carole Charavet
(DDS, MSc Ortho, PhD, HDR)
Professeure associée en Orthopédie Dento-Faciale (ODF) à l’Université Côte d’Azur (Nice), ancienne Professeure et Cheffe de Service à l’Université/CHU de Liège, Membre titulaire de la Société Française d’Orthopédie Dento-Faciale (SFODF)
Quels sont les éléments de diagnostic permettant de poser l’indication d’un traitement orthodontique d’égression postérieure rapide et quels en sont les points de vigilance technique ?
C.C. : À partir du moment où l’indication de cette méthode de traitement pluridisciplinaire est posée, l’indication de l’égression orthodontique postérieure se définit d’elle-même. L’analyse du « décalage » entre le maxillaire et la mandibule dans les différents plans de l’espace détermine la durée du traitement et le type de dispositif orthodontique afin d’obtenir des rapports inter-arcades corrects. En effet, dans notre article, plusieurs types de dispositifs orthodontiques sont utilisés, depuis des boutons réalisés en composite jusqu’au placement d’un mini fixe à l’aide d’attaches orthodontiques conventionnelles ou autoligaturantes, métalliques ou céramiques, reliées par un arc orthodontique. Le contrôle des mouvements sera optimisé à l’aide d’un mini fixe – quel que soit le type d’attaches utilisé – par rapport à des boutons composites qui conservent l’avantage d’être plus discrets. De plus, la prescription des élastiques intermaxillaires en termes de force, d’orientation et de temps de port diffère selon la quantité et le type de mouvement à réaliser. Un cas rapporté dans l’article présente un shift latéral postérieur après placement des RPCI antérieures pour laquelle des boutons métalliques ont été collés en palatin, en plus du mini fixe vestibulaire, afin de prescrire des élastiques de criss-cross pour corriger le décalage horizontal en plus du décalage vertical. Un autre cas ne nécessitait qu’un mouvement d’égression postérieure pure et donc des élastiques à composante verticale seule ont été prescrits. Finalement, la prescription des élastiques peut être adaptée au long de l’égression orthodontique pour guider au mieux les mouvements à réaliser. Ainsi, l’ensemble du dispositif orthodontique doit être adapté à la situation clinique rencontrée.
Quels sont, s’ils existent, les éventuels risques ou les précautions à prendre pendant et après ce type de traitement chez le patient adulte ?
C.C. : Il n’y a pas de risques/précautions spécifiques à mentionner pour ce type de traitement orthodontique pluridisciplinaire, excepté ceux qui sont décrits pour tout traitement orthodontique. On notera que le port du dispositif orthodontique limité aux zones postérieures, pouvant être réduit selon le cas à des boutons en composite sur un temps de traitement très court, limite les risques/précautions associés aux traitements orthodontiques classiques. En revanche, bien que le dispositif orthodontique puisse paraître simpliste selon le cas, il doit respecter les fondamentaux de la biomécanique orthodontique afin d’éviter tout mouvement orthodontique indésirable.
Comment gérer la coordination entre la phase restauratrice et orthodontique du diagnostic initial à la fin du traitement ?
C.C. : Collaboration et coordination entre le chirurgien-dentiste généraliste et l’orthodontiste doivent être envisagées dès l’élaboration de ce type de plan de traitement pluridisciplinaire. Ainsi, une réflexion orthodontique – préalable au placement des RPCI antérieures – est nécessaire afin de définir le dispositif orthodontique le plus adapté (boutons, attaches orthodontiques, force/orientation/temps de port des élastiques) par rapport au type et à la quantité de mouvements à réaliser. Le praticien traitant et l’orthodontiste doivent donc communiquer sur la situation finale envisagée directement après le placement des RPCI antérieures. De plus, outre les informations classiquement données lors du démarrage d’un traitement orthodontique, l’intérêt d’une parfaite observance sur le port des élastiques intermaxillaires sera particulièrement expliqué au patient. En effet, elle conditionne la réussite de l’égression orthodontique rapide. Au final, l’établissement d’un rétroplanning avec le chirurgien-dentiste traitant est conseillé afin de placer le dispositif orthodontique rapidement après le placement des RPCI antérieures.














Commentaires