intérêt des thérapeutiques alternatives et innovantes
Le traitement parodontal non chirurgical est une composante primordiale de la prise en charge des maladies parodontales. Il repose essentiellement sur une élimination mécanique du tartre et du biofilm microbien sous-gingival, induisant ainsi une cicatrisation parodontale. Pourtant, suite à l’évolution des connaissances sur l’étiopathogénie des maladies parodontales, il n’est plus question d’éradiquer les micro-organismes de la cavité buccale, mais de permettre un retour à une microflore symbiotique.
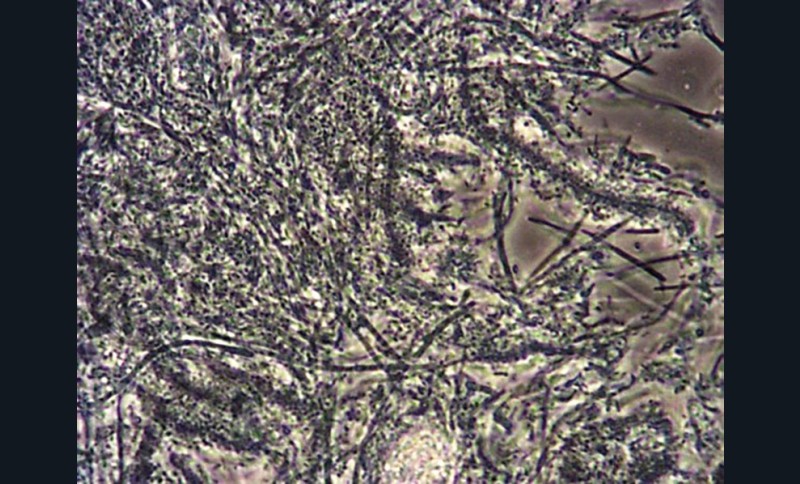
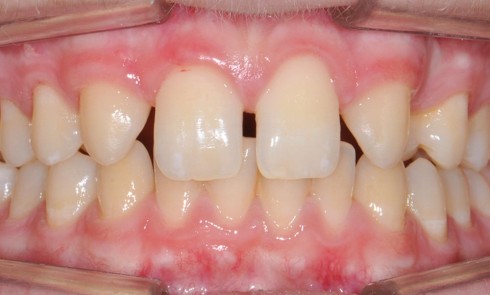
Pour mieux comprendre, Catherine Bisson (Nancy) abordera la notion de dysbiose et son rôle dans l’initiation et la progression des maladies parodontales : « La compréhension du rôle bactérien dans l’étiopathogénie des maladies parodontales a connu de nombreuses évolutions, passant du concept de plaque dentaire non spécifique au concept de plaque dentaire spécifique. En réalité, cette plaque dentaire que l’on pensait être une simple accumulation de microbes, notamment de bactéries, s’est révélée plus complexe. Elle est très organisée et permet à de nombreuses espèces très différentes de se développer au sein d’une matrice donnant naissance au biofilm. Ces biofilms, décrits tout d’abord dans l’environnement, ont aussi été identifiés chez l’homme, particulièrement dans la cavité buccale (fig. 1).
L’évolution des techniques de biologie moléculaire a affiné notre connaissance du microbiote parodontal et permis de mettre en évidence la présence de bactéries considérées comme pathogènes telles Porphyromonas gingivalis dans des sites sains en très faible quantité. De ces constatations est née la notion de « dysbiose ». Cependant, le microbiote qui se développe au sein du biofilm comprend des bactéries, mais aussi parfois des virus, des champignons ou des protozoaires. Peut-on, alors, imaginer une étiologie autre que bactérienne à la maladie parodontale et doit-on la traiter en conséquence ? »
Le traitement parodontal non chirurgical conventionnel est-il toujours d’actualité ?
Aujourd’hui, le traitement non chirurgical mécanique permet un assainissement global efficace de la cavité buccale par diminution de la biomasse bactérienne. Le détartrage-surfaçage/débridement radiculaire reste une thérapeutique intéressante en 2017. En parallèle, un traitement antimicrobien peut être prescrit dans un cadre prophylactique ou curatif. Les antiseptiques sont précieux pour aider à la détersion microbienne et diminuer l’inflammation gingivale globale. La molécule performante recommandée reste la chlorhexidine. En termes d’antibiothérapie, l’amoxicilline associée au métronidazole est la prescription de choix dans les parodontites agressives localisées ou généralisées, alors que pour les maladies parodontales nécrosantes, le métronidazole seul est requis. L’utilisation de ces antibactériens favorise une diminution plus importante des poches parodontales et un meilleur gain d’attache qu’un traitement mécanique seul, ces améliorations restant stables de nombreux mois. Mais le praticien est de plus en plus confronté à des récidives ou des formes dites « réfractaires » de parodontite. Les résistances bactériennes aux agents antiseptiques et antibiotiques sont évoquées dans ce contexte. Alors que les blogs et autres forums sur les concepts « bio et santé au naturel » foisonnent, il est souvent démuni face aux questions des patients sur telle ou telle technique, tel ou tel produit que l’on promet très efficace, peu onéreux et sans le moindre effet secondaire…
Mais, les thérapies dites alternatives et innovantes ont-elles vraiment leur légitimité ? Dans ce cadre, quel est l’intérêt des lasers dans le traitement parodontal non chirurgical ?
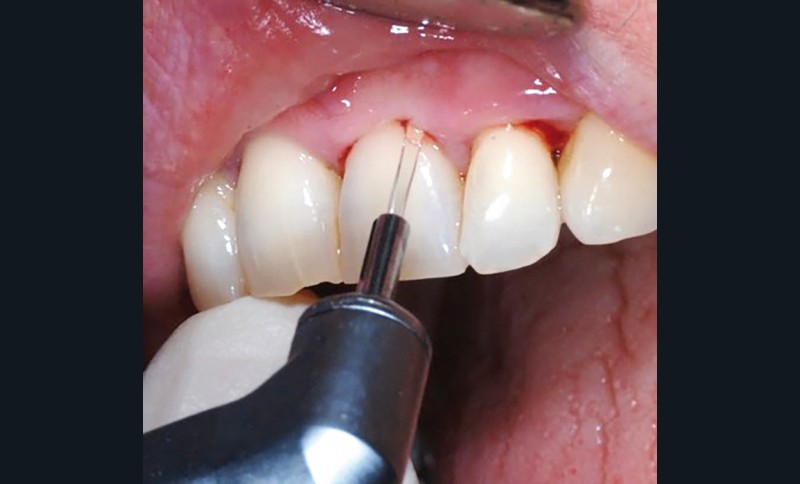
Zahi Badran (Nantes) explique : « Les lasers ont été introduits en parodontologie il y a une vingtaine d’années, comme une alternative au traitement mécanique durant le traitement parodontal non chirurgical. Paradoxalement, ils sont encore souvent perçus comme des thérapeutiques innovantes et suscitent un intérêt mais aussi des questionnements (fig. 2).
Plusieurs types de lasers dentaires existent sur le marché et sont tous présentés comment des outils pouvant améliorer le résultat du traitement parodontal. Le choix pour le praticien devient compliqué. D’un autre côté, les lasers dentaires sont souvent l’objet de présentations médiatiques les montrant comme des thérapeutiques innovantes, voire révolutionnaires, ce qui augmente la demande de patients pour ce genre de technologie. La séance aura pour objectif d’éclairer le praticien qui souhaite développer l’utilisation du laser dans son cabinet. Les lasers les plus utilisés dans le traitement parodontal non chirurgical ainsi que les protocoles cliniques de leur utilisation seront clairement exposés. »
À la fin de la communication, le participant possédera les données pour comprendre l’état actuel des connaissances concernant les lasers en parodontologie et gagnera un regard critique sur le bénéfice potentiel qu’ils pourraient lui apporter dans son activité de soins.
En parallèle, la nutrition semble aussi avoir son importance dans le traitement des parodontites.
Plusieurs enquêtes menées en Europe depuis vingt ans sur des cohortes de plusieurs milliers d’individus ont montré un pourcentage élevé de carences en micronutriments, notamment vitamines C et D, calcium et magnésium ou encore fer et zinc… La supplémentation peut-elle optimiser la guérison parodontale ? De la même façon, l’utilisation croissante et reconnue bénéfique des probiotiques, notamment dans la sphère gastro-intestinale, a suscité des axes de recherche dans le domaine de la santé parodontale. Alors, le parodonte trouve-t-il son salut dans l’assiette ?
Jérôme Lasserre (Louvain) : « D’une part, l’utilisation de pré- et probiotiques est aujourd’hui étudiée pour réduire la pathogénicité de la flore et tenter de modifier durablement la composition de la flore buccale. D’autre part, pour aider à mieux contrôler la réaction inflammatoire destructrice par l’administration de molécules à visée anti-inflammatoire, les acides gras oméga 3 ou bien encore la vitamine D semblent être des molécules de choix. Concernant les probiotiques, plusieurs études cliniques montrent un effet bénéfique encourageant lorsqu’ils sont utilisés comme complément au traitement parodontal. Cependant, d’autres ne montrent pas d’effet positif. Les résultats sont toutefois inconstants selon le vecteur et la nature des probiotiques utilisés. Mais les perspectives sont optimistes, surtout avec le développement d’une administration sous-gingivale de ces probiotiques selon un concept baptisé « recolonisation guidée de la poche parodontale ». Concernant les oméga 3, la littérature scientifique montre que leur utilisation comme complément alimentaire aux traitements parodontaux permet une amélioration des résultats cliniques. Une étude récente (2014) suggère que la vitamine D joue un rôle important dans la modulation de l’inflammation parodontale. L’apport de vitamine D et de calcium constituerait aussi une voie supplémentaire de la gestion de la maladie parodontale. »
Enfin, que penser de l’aromathérapie en parodontie ?
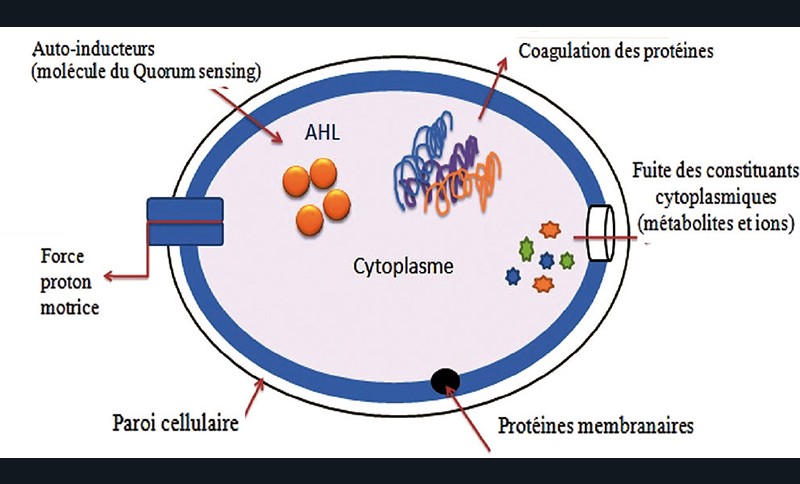
Elisabeth Lanceron (Logonna Daoulas) explique : « L’aromathérapie est une médecine naturelle qui utilise les propriétés thérapeutiques des huiles essentielles extraites de plantes aromatiques. Les huiles essentielles détruisent efficacement un grand nombre d’agents pathogènes bactériens, fongiques et viraux. Leurs propriétés antibactériennes sont connues depuis longtemps et un bon nombre de publications de renom ont confirmé leurs effets bactériostatiques et bactéricides contre des souches bactériennes pathogènes, même parfois à de très faibles concentrations. Pour inhiber les bactéries, les huiles essentielles possèdent différents mécanismes d’action (fig. 3).
Chaque huile essentielle présente une diversité de molécules pouvant agir sur des cibles différentes, générant ainsi une action amplificatrice. De nombreuses publications démontrent l’action d’huiles essentielles telles que celle d’écorce de Cannelle de Ceylan ou celle de Myrte vert sur de nombreux agents pathogènes buccaux. De même, l’huile essentielle de Tea-Tree a montré une efficacité antibactérienne notamment sur Porphyromonas gingivalis. D’autres huiles essentielles trouveront leur intérêt en médecine dentaire : huile essentielle de Laurier noble, huile essentielle de Clou de Girofle, huile essentielle de Ciste ladanifère, celle d’Hélichryse italienne ou encore celle d’Eucalyptus citronné…
L’aromathérapie n’est cependant pas une médecine douce. Les huiles essentielles contiennent des substances aux principes actifs puissants, complexes et variés et présentent des risques de toxicité neurologique, cutanée, respiratoire, rénale, hépatique… Pour en faire un usage efficace et sûr, il est indispensable de parfaitement les connaître et de maîtriser leur mode d’utilisation. La séance permettra d’acquérir les bases du bon usage de l’aromathérapie. »
Autant de questions auxquelles des conférenciers de renom répondront pour apporter un regard nouveau et sensibiliser les participants à la médecine parodontale, à savoir un traitement qui n’est plus seulement mécanique ou antiseptique.












Commentaires