« La réalisation d’un examen de radiodiagnostic est obligatoirement fondée sur l’analyse de l’anamnèse, de l’examen clinique du patient ou des nécessités du traitement en cours, rappellent l’Autorité de sureté nucléaire et la Commission radioprotection dentaire de l’ADF dans une note d’information publiée le 26 avril sur le site de l’ASN. Les radiographies sans indication clinique ne sont jamais justifiées et conduisent à une exposition inutile aux rayonnements ionisants ».
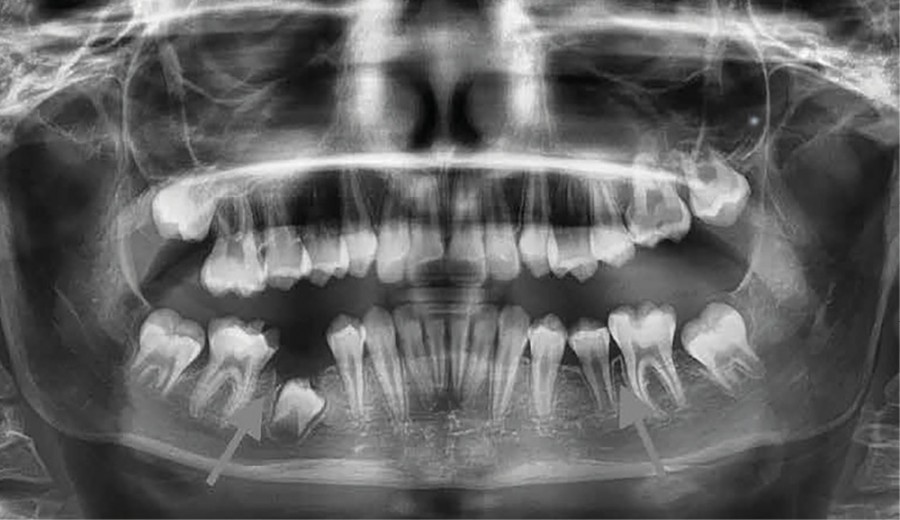
Les deux instances ciblent en particulier les radios panoramiques : « dans un contexte d’accroissement du nombre d’examens, l’enjeu premier est d’éviter les examens qui ne sont pas justifiés ou sans réel bénéfice pour les patients », soulignent-elles afin de limiter les doses cumulées notamment chez les jeunes patients.
ASN et ADF insistent sur « l’importance de la justification individuelle » de la prescription de ce type de radiographie. Une panoramique peut-être réalisée dans les situations suivantes :
– Chez un patient qui présente un nombre important de lésions carieuses, de dents délabrées, d’anciennes reconstitutions, de pathologies périapicales suspectées, une maladie parodontale établie ou pour lequel il est probable que des extractions multiples soient nécessaires.
– Lorsqu’une lésion osseuse ou une dent n’ayant pas fait son éruption ne peut être explorée de façon satisfaisante par une radiographie intrabuccale.
– Pour l’examen des dents de sagesse avant une intervention chirurgicale. Mais il n’est pas recommandé de réaliser des radiographies panoramiques en routine si ces dents n’ont pas fait leur éruption.
– Dans le cadre d’une évaluation orthodontique où il y a un besoin clinique de connaître l’état de la denture et la présence/absence de dents. Il est essentiel d’utiliser des critères cliniques pour sélectionner les patients plutôt que de réaliser un dépistage en routine.
– Dans le cas de suspicion de fracture mandibulaire. Mais s’il existe des preuves cliniques d’une fracture osseuse, il est plus approprié d’adresser le patient à des spécialistes en mesure de réaliser sa prise en charge.
– Selon le nombre et la localisation des implants à poser, avant la phase chirurgicale et après la phase prothétique.
« Il n’est pas justifié de réaliser une imagerie (panoramique ou autre imagerie) dans le seul but de prouver aux organismes de protection sociale (caisse primaire d’assurance maladie ou mutuelles) l’effective réalisation d’un acte », précise enfin la note d’information.
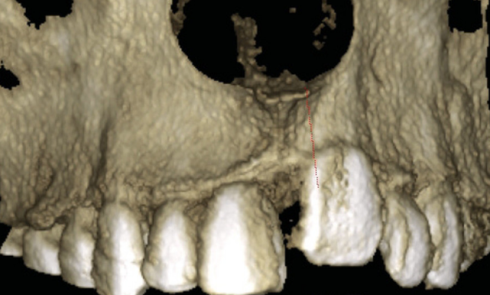
En juin dernier, dans son rapport annuel « Charges et produits » la CNAM alertait sur le recours « massif » des chirurgiens-dentistes au cone beam. Recours trop fréquents et donc trop coûteux à ses yeux. Devant la forte augmentation des dépenses (55 millions d’euros remboursés en 2018), elle rappelait aux chirurgiens-dentistes que la prise en charge de cet examen est soumise à des indications bien définies dans la note liée à cet acte. Le Cone Beam est un examen « de seconde intention après la radiographie conventionnelle ».











Commentaires