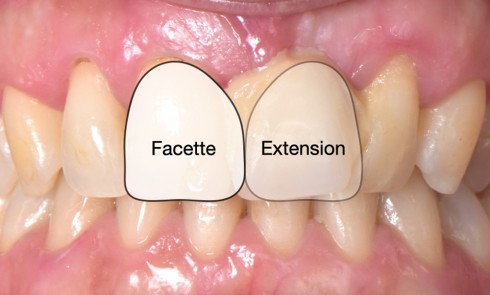
Les préparations réalisées en prothèse scellée requièrent l’absence de contre dépouille et l’obtention d’une bonne opposition de paroi. Ces formes géométriques, garantes de la rétention de la prothèse, sont malheureusement éloignées des pertes de substance rencontrées cliniquement et il est souvent nécessaire de préparer des tissus sains pour les obtenir. Ce délabrement additionnel, parfois très mutilant, participe à l’affaiblissement mécanique de la dent.
En effet, c’est avant tout l’importance de la perte de substance qui conditionne la résistance mécanique d’une dent. Et il faut admettre que la problématique est souvent posée à l’envers en matière de dentisterie restauratrice ou prothétique ; praticien et patient s’interrogent toujours sur la longévité supposée des restaurations. Si cette interrogation demeure toute naturelle, elle est en définitive peu pertinente. Car c’est la durée de vie de la dent support qui compte et non celle de la restauration ! La littérature présente des données intéressantes à cet égard. Deux conclusions édifiantes peuvent être tirées d’études menées à long terme sur des prothèses scellées (de type bridges) et sur des prothèses collées (de type inlays/onlays/overlays) (1, 2).
• Les taux d’échecs sont voisins pour les deux approches, situés entre 25 et 30 % à 15 ans. Les restaurations collées ne sont donc pas « meilleures », en valeur absolue, que les restaurations scellées.
• Mais si l’on analyse les types d’échec, seules 10 % environ des restaurations collées ne peuvent être refaites, contre plus de 60 % des restaurations scellées (réalisées certes dans une étude rétrospective qui invite à penser que le suivi des patients fut moins rigoureux).
C’est avec la volonté de limiter une amputation arbitraire des tissus biologiques (cotes de préparations), de s’approcher du comportement mécanique et optique de la dent naturelle qu’il…
Évolution des formes de préparation pour inlays/onlays postérieurs au maxillaire
- Par
- Publié le . Paru dans Réalités Cliniques n°4 - 15 décembre 2014 (page 307-316)


Résumé
Les préparations pour inlays/onlays du secteur maxillaire postérieur constituent un concentré de difficultés techniques pour le praticien. Impératifs biologiques (complexe dentino-pulpaire), impératifs biomécaniques (fragilité intrinsèque des prémolaires en particulier, charges occlusales centrifuges), impératifs liés aux matériaux utilisés et à l’esthétique doivent être pris en considération dans cette zone de tous les dangers. Une approche codifiée, reposant sur le respect de cotes de préparation ne permet pas d’atteindre tous ces objectifs. Une vision plus ouverte, mais aussi pragmatique, basée sur l’étude de l’histo-anatomie des tissus naturels de la dent (concept de bio-émulation) peut seule être synonyme d’intégration naturelle et de pérennité des restaurations mimétiques collées.
Implication clinique
La prise en compte des paramètres histo-anatomiques lors de la préparation des dents maxillaires postérieures permet une amélioration sensible de la pérennité du couple dent/restauration. Au minimum, elle limite le coût biologique et améliore le pronostic en cas de réintervention.
Les préparations pour inlays/onlays du secteur maxillaire postérieur constituent un concentré de difficultés techniques pour le praticien. Impératifs biologiques (complexe dentino-pulpaire), impératifs biomécaniques (fragilité intrinsèque des prémolaires en particulier, charges occlusales centrifuges), impératifs liés aux matériaux utilisés et à l’esthétique doivent être pris en considération dans cette zone de tous les dangers. Une approche codifiée, reposant sur le respect de cotes de préparation ne permet pas d’atteindre tous ces objectifs. Une vision plus ouverte, mais aussi pragmatique, basée sur l’étude de l’histo-anatomie des tissus naturels de la dent (concept de bio-émulation) peut seule être synonyme d’intégration naturelle et de pérennité des restaurations mimétiques collées.
Implication clinique
La prise en compte des paramètres histo-anatomiques lors de la préparation des dents maxillaires postérieures permet une amélioration sensible de la pérennité du couple dent/restauration. Au minimum, elle limite le coût biologique et améliore le pronostic en cas de réintervention.
Cet article est réservé aux abonnés.
Pour lire la suite :
Vous êtes abonné.e ?
Connectez-vous

Pas encore abonné.e ?
Abonnez-vous

Abonnez-vous pour recevoir la revue et bénéficier des services en ligne et des avantages abonnés.
Vous pouvez également :
Acheter l'article
En version numérique
Acheter le numéro
À l'unité