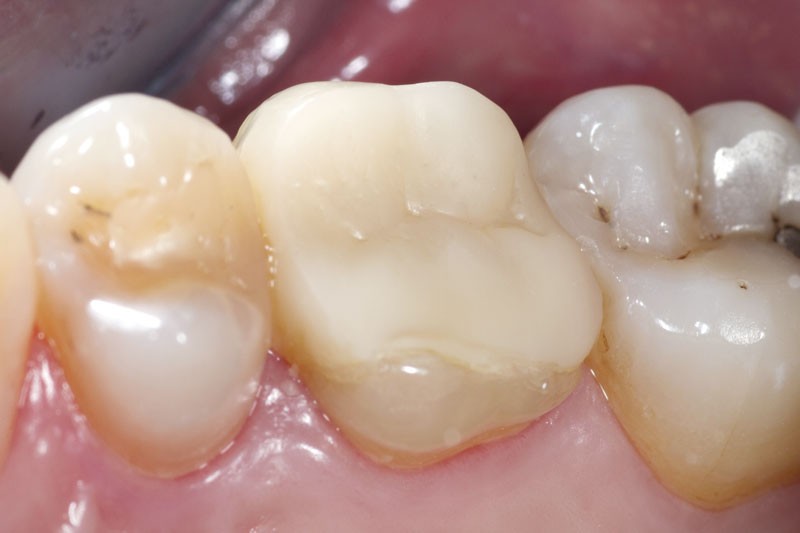
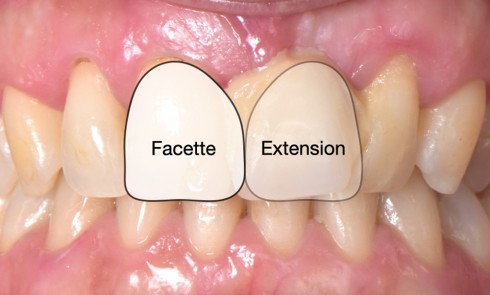
La place des restaurations partielles collées dans l’arsenal thérapeutique moderne est incontestable et incontournable. L’intérêt de ce type de restaurations est indéniable au regard des limites inhérentes aux restaurations en technique directe, de la nécessité de privilégier les thérapeutiques les plus conservatrices et par la demande toujours plus importante de nos patients pour des restaurations esthétiques, même en secteur postérieur.
Malheureusement, et pour diverses raisons, nombre de praticiens restent encore réticents à l’utilisation de ces thérapeutiques et privilégient les techniques réalisant un cerclage périphérique, jugées plus sécurisantes et plus pérennes.
L’objectif de cet article est de faire le point sur la longévité de ces restaurations et sur les différents facteurs influençant celles-ci, au travers d’une analyse de la littérature internationale publiée entre 2000 et 2013.
Facteurs de longévité
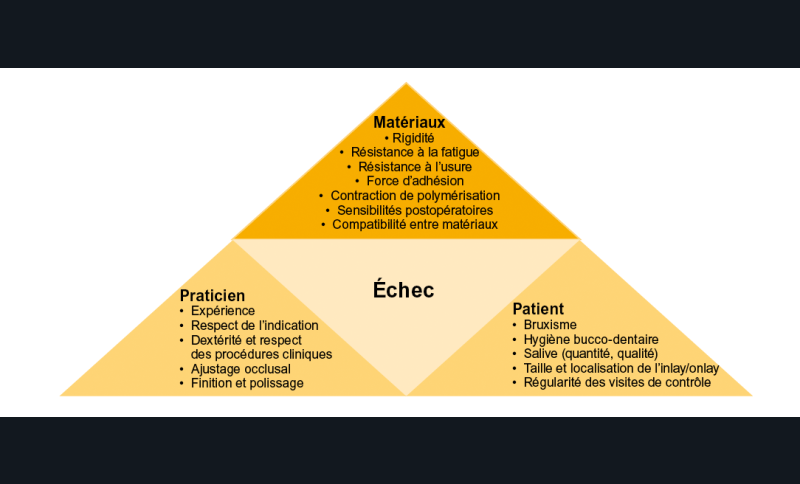
La longévité des restaurations indirectes dépend de nombreux facteurs qui peuvent être regroupés en trois grandes classes (fig. 1) :
– les facteurs liés au patient,
– les facteurs liés au praticien,
– les facteurs liés aux matériaux.
Parmi ces facteurs, ceux liés au patient ne sont identifiables qu’indirectement par l’anamnèse clinique, l’enseignement des mesures d’hygiène et l’information délivrée au patient.
Les facteurs que le praticien est en mesure de contrôler sont ceux relatifs aux limites des indications et des procédures cliniques et ceux relatifs au choix des matériaux utilisés.
L’influence relative de ces différents facteurs sur la longévité des restaurations est difficile à établir. La distinction entre les facteurs qui provoqueront une complication précoce de la restauration (facteurs liés au praticien) et ceux qui conduiront à une complication à plus long terme (facteurs liés au patient et aux matériaux) est néanmoins…