Destruction osseuse induite par la parodontite
La dernière classification des maladies parodontales définit la parodontite comme une pathologie inflammatoire chronique multifactorielle associée à un biofilm dysbiotique et caractérisée par la destruction progressive des tissus de soutien de la dent [1].
Les facteurs influençant la réussite du traitement parodontal et le maintien des résultats à long terme sont l’élimination efficace du biofilm, la réponse immunitaire du patient, l’hygiène orale et une maintenance régulière [2]. En effet, bien que la formation de biofilm sur la dent/surface radiculaire soit nécessaire pour initier l’inflammation parodontale, elle n’est pas suffisante pour induire la destruction des tissus parodontaux.
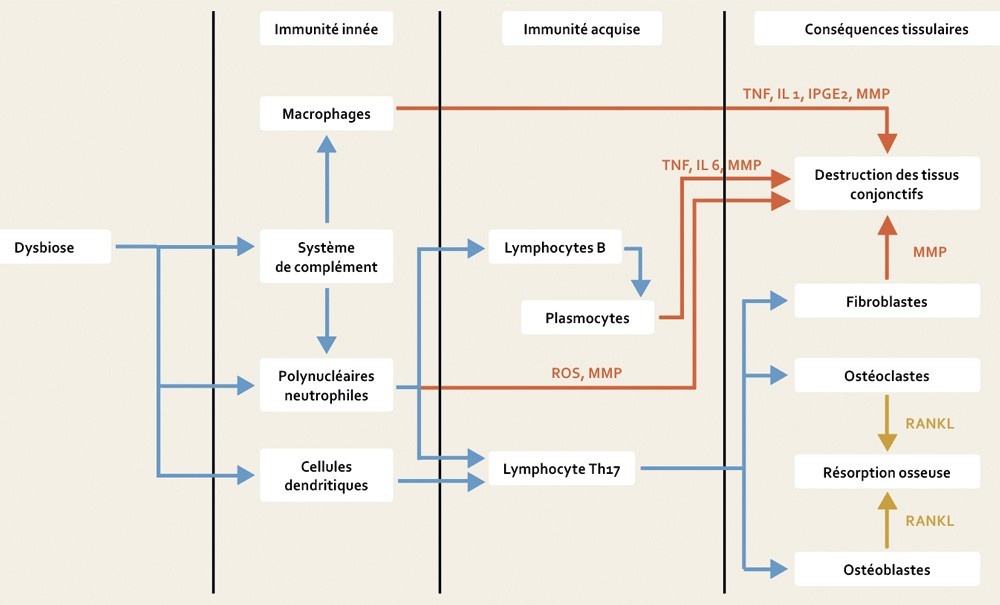
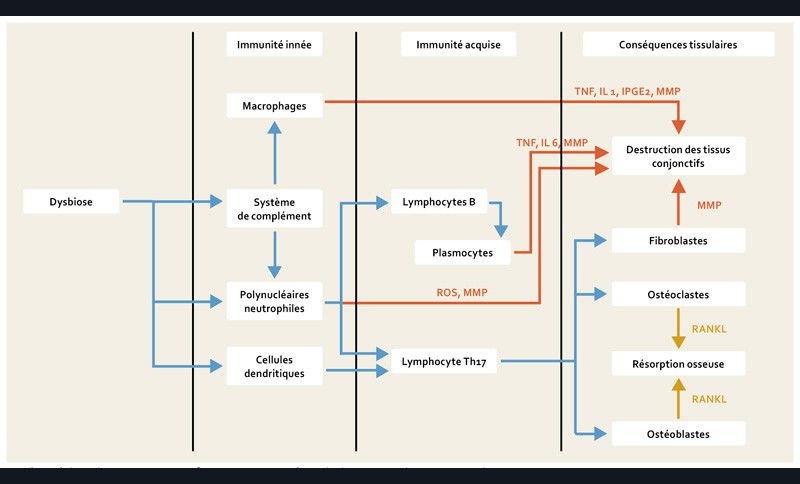
Un déséquilibre au niveau de la flore bactérienne (également appelé dysbiose), induit par certains pathogènes clés tels que Porphyromonas gingivalis ainsi que par d’autres facteurs de risque, entraîne une sur-activation de la réponse inflammatoire de l’hôte. C’est une réaction immuno-inflammatoire exagérée en réponse à la dysbiose microbienne qui mènera aux mécanismes pathologiques de destruction tissulaire dans la parodontite, comme la production de métallo-protéinases matricielles (MMP) [3, 4]. Ces interrelations sont résumées dans la figure 1.
Le contrôle de l’inflammation semble avoir un rôle central dans le traitement de la parodontite car il influence à la fois la dysbiose et la progression de la maladie. La thérapeutique non chirurgicale permet d’éliminer la cause de l’inflammation (soit le biofilm). Cependant, la résolution de l’inflammation est un processus biologique qui prend plus de temps et peut même échouer quand l’inflammation devient chronique [5].
Utilisation des BP comme traitement adjuvant aux parodontites : rationnel scientifique
Les bisphosphonates sont des molécules antirésorptives qui se lient aux cristaux d’hydroxyapatite.