Le diabète est une maladie métabolique chronique affectant plus de 422 millions d’adultes dans le monde [1], dont 59,3 millions d’Européens âgés de 20 à 79 ans [2]. Cette maladie se produit lorsque le pancréas ne produit pas assez d’insuline ou lorsque l’organisme n’est pas capable d’utiliser efficacement l’insuline qu’il produit. Il en résulte une hyperglycémie engendrant deux types de diabète, respectivement de type 1 et de type 2 [1].
En absence de diabète, le pancréas synthétise l’insuline qui, d’abord facilite l’entrée de glucose dans les cellules cibles telles que les hépatocytes, les adipocytes myocytes (porteurs du récepteur membranaire GLUT4) ainsi que le cerveau, la rétine et les érythrocytes, et ensuite intervient dans le stockage du glucose dans le foie (glycogenèse).
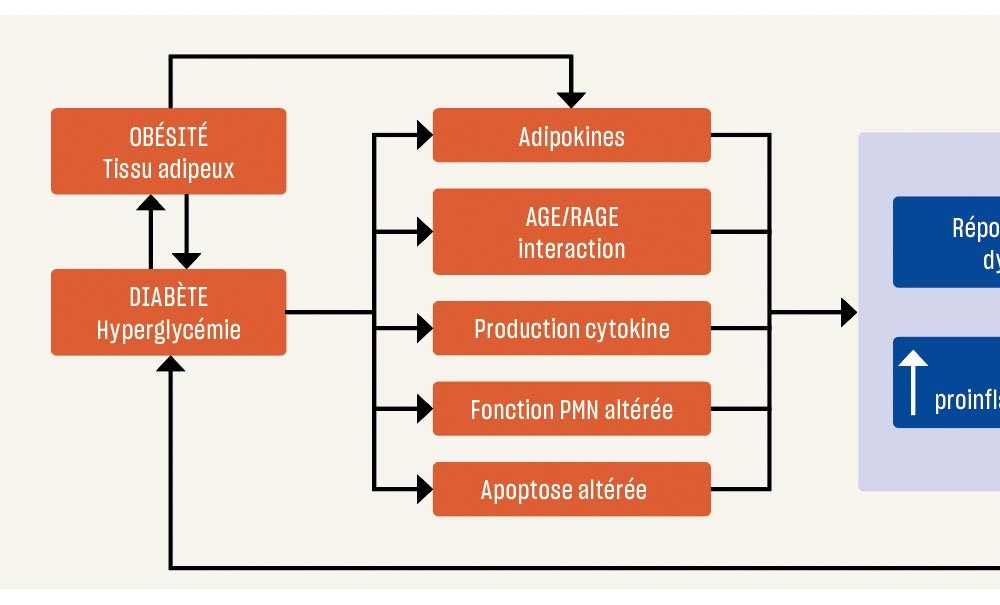
En présence de diabète, la glycémie n’est plus régulée. ll s’ensuit une augmentation de glucose dans le sang (hyperglycémie), une diminution (ou absence) de son stockage dans le foie et une diminution ou une absence de son utilisation par les autres cellules (myocytes, adipocytes, cardiocytes) et organes (cerveau, cœur). L’organisme utilise alors les graisses comme source de sucre (les corps cétoniques) pour alimenter les organes. On retrouvera la présence de sucre dans le sang (hyperglycémie) et dans les urines (glycosurie) ainsi que de l’acétone dans le sang et dans les urines (cétose).
Le diabète de type 1 (DT1) est caractérisé par une destruction des cellules-β des îlots de Langerhans du pancréas, entraînant une production insuffisante, voire inexistante d’insuline [2-4]. Il est reconnu comme étant une maladie auto-immune, les lymphocytes T reconnaissant les cellules-β du pancréas comme des cellules du non-soi et les détruisant. En plus de la présence des symptômes cliniques, on retrouve la présence d’anticorps circulants tels que les anti-îlots, anti-GAD, anti-IA2 et anti-insuline. Le DT1 résulte d’une…