Situation clinique
- Anamnèse. Un patient âgé de 57 ans, sans antécédent médical, non fumeur, non médiqué et se disant en bonne santé générale, est adressé pour un avis parodontal par son chirurgien-dentiste traitant qui n’a pas réussi à stabiliser la gingivite dont souffre son patient malgré l’instauration d’un traitement parodontal adapté. Il se plaint d’une douleur gingivale constante, diffuse et spontanée, évoluant depuis plus de 3 mois environ selon un mode de poussées-rémissions. Depuis, son alimentation est devenue difficile, expliquant une récente perte de poids. En outre, la douleur gingivale qualifiée d’importante (EVA = 7) l’empêche de se brosser les dents correctement et provoque de manière quasi-systématique un saignement gingival inhabituel. En parallèle, le patient souligne l’existence d’un aphte palatin récidivant. En revanche, il ne mentionne aucune autre atteinte orale ou extra-orale.
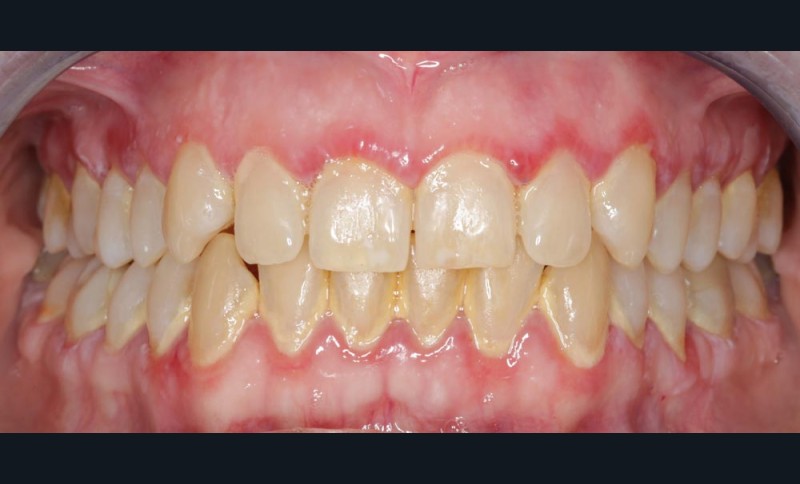
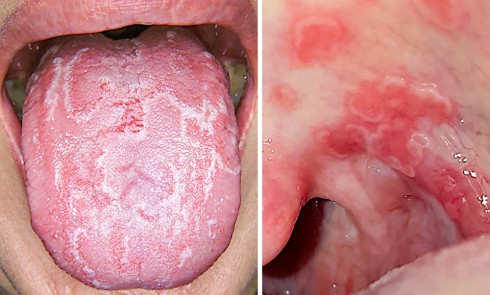
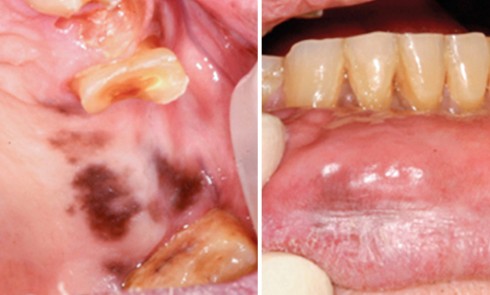
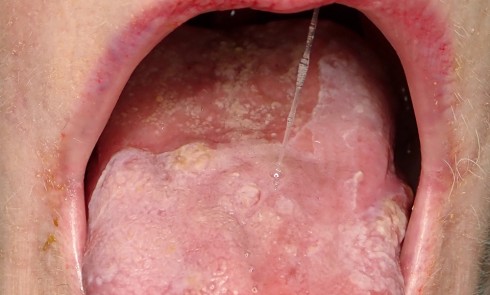
- Examen clinique. Il n’existe pas d’adénopathie. L’examen endobuccal révèle la présence d’une inflammation gingivale généralisée, en vestibulaire et en palatin, intéressant la gencive marginale et les espaces papillaires.
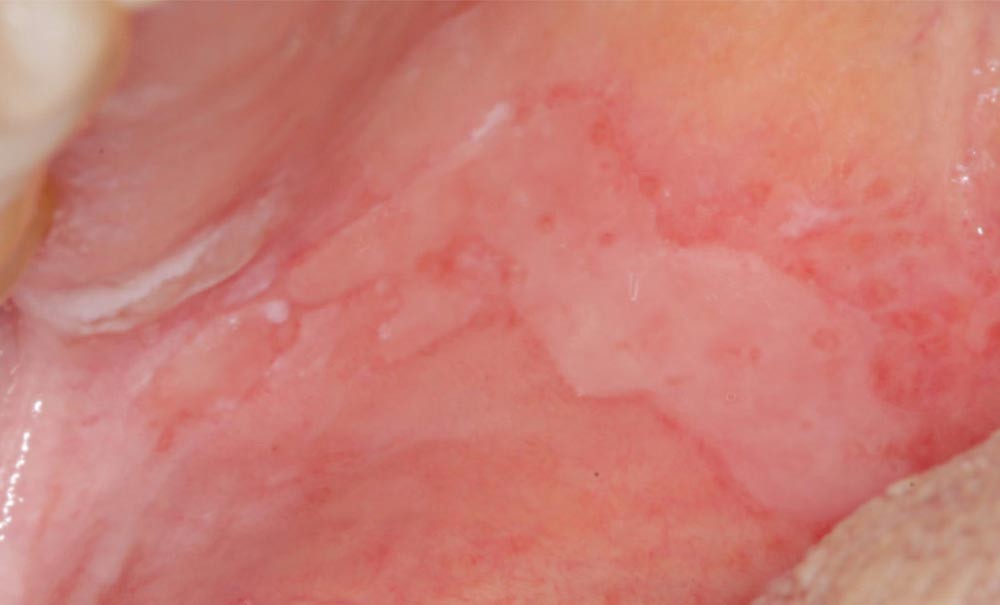
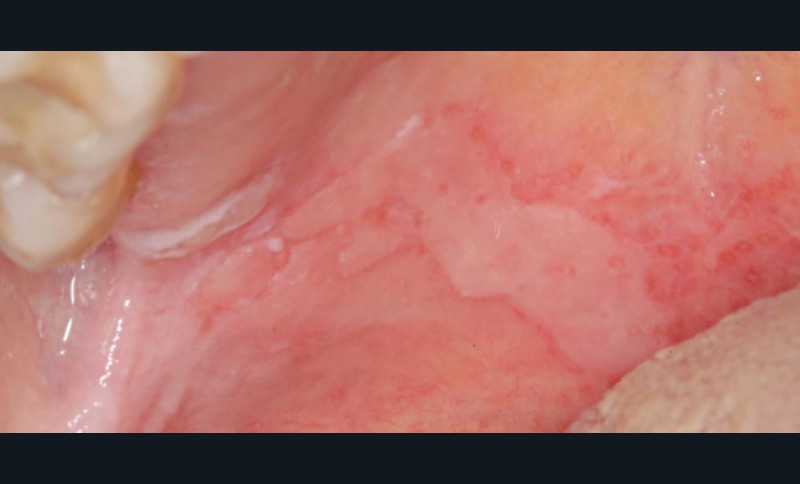
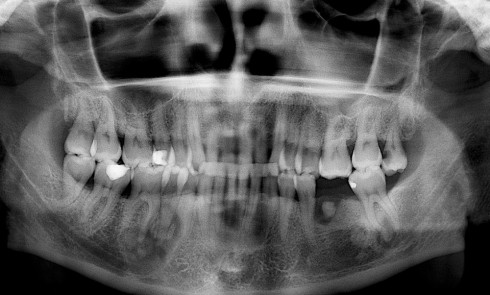
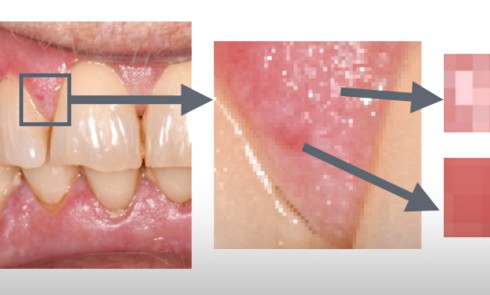
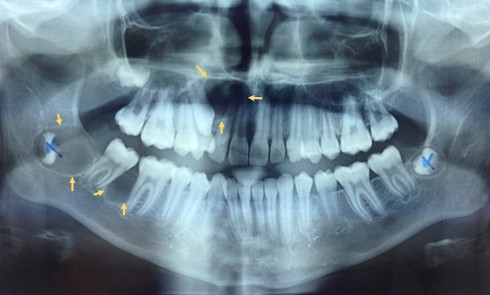
Sont également visibles : de nombreuses zones d’érosion (fig. 1a, flèches blanches) ; une petite bulle gingivale au niveau de la papille 21-22 en vestibulaire (fig. 1a, flèche bleu) et deux pseudomembranes secteur 17 au niveau de la muqueuse palatine et du palais mou (fig. 1b, flèches vertes). La lecture de l’orthopantomogramme révèle l’absence d’alvéolyse et de lésions dentaires.
Hypothèses diagnostiques
La présence d’une gingivite érosive chronique, ou « gingivite desquamative », généralisée et associée à des pseudomembranes et à une bulle muqueuse doit faire évoquer une maladie gingivale d’origine immunitaire non induite par la plaque dentaire. Par ordre de prévalence, trois étiologies prédominantes sont…