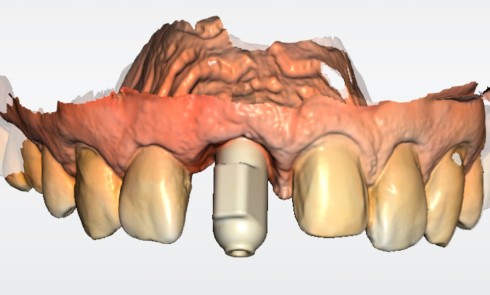
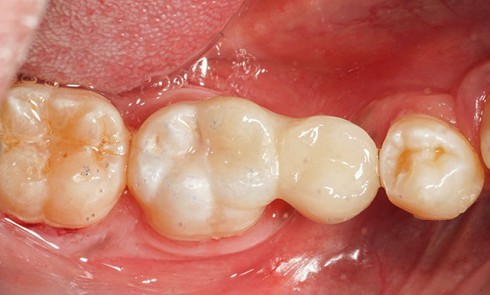
Réussir la prothèse sur implant unitaire est un défi à long terme, reposant sur des points clés :
- Une analyse des facteurs de risques esthétiques et biomécaniques.
- Un positionnement tridimensionnel optimal de l’implant.
- Les tissus mous en qualité et quantité.
- Une restauration prothétique avec une forme transmuqueuse et une morphologie occlusale adaptée.
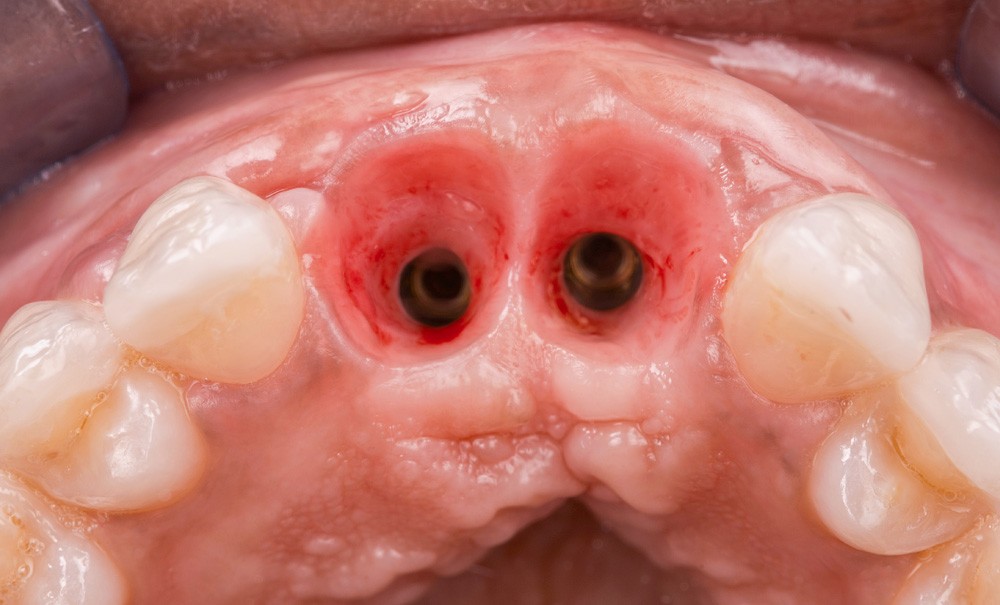
La pérennité de nos restaurations prothétiques implantaires est représentée par l’intégration biologique de la prothèse, qu’elle soit scellée ou bien vissée, unitaire ou plurale. Le scellement péri-implantaire a également des implications cliniques. Une épaisseur initiale faible des tissus mous est corrélée à une plus grande perte osseuse crestale autour de l’implant, pouvant représenter un risque potentiel des complications péri-implantaires [1]. Il est ainsi crucial de recréer un espace biologique autour de la restauration (aussi connu sous le terme d’attache supra-crestale comme définis par le Workshop de l’American Academy of Periodontology en 2017) et surtout de le préserver dans le temps.
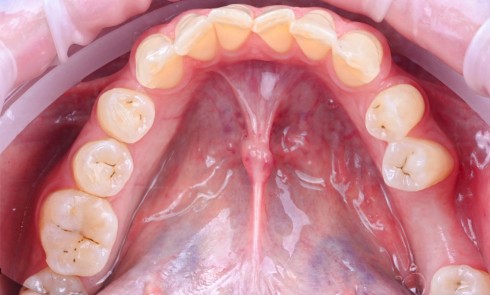
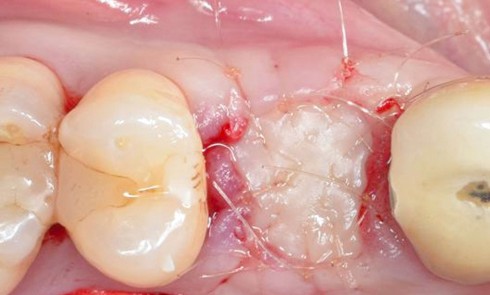
Dans le traitement implantaire, le praticien se pose plusieurs questions : extraction-implantation et temporisation immédiate ou différée ? Quel profil d’émergence ? Empreinte conventionnelle ou physique ? Prothèse scellée ou transvissée ? Quels matériaux : titane ou zircone ? Quelle maintenance ?
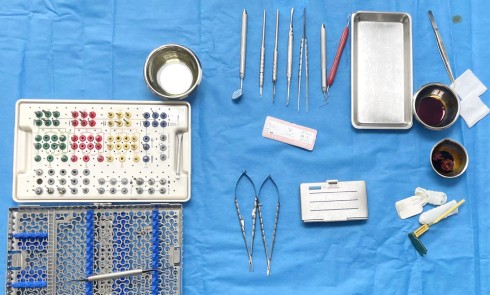
Pour répondre, il faut commencer par une anamnèse et une analyse clinique rigoureuse pour ensuite déterminer un projet prothétique. Ce dernier, validé avec le patient et le prothésiste, est intégré dans une planification implantaire tridimensionnelle afin de choisir l’implant et sa position optimale. Après ostéo-intégration de l’implant, la phase prothétique commence par une empreinte de qualité incluant le transfert du profil d’émergence et permettant de choisir le design du pilier, l’infrastructure et les matériaux les plus adaptés.
Le…