Cas 1
Motif de la consultation
Patient adressé par son médecin interniste pour avis et prise en charge d’une lésion jugale douloureuse, présente depuis 6 mois.
Histoire de la maladie
Le patient, âgé de 63 ans, était suivi en médecine interne depuis 6 ans pour un syndrome de Good associant un thymome et une hypogammaglobulinémie responsable d’infections pulmonaires à répétition. À but prophylactique, il était traité par des cures mensuelles d’immunoglobulines polyvalentes. Le thymome avait été réséqué, mais cela n’avait eu aucun effet sur les troubles immunitaires.
Interrogatoire
Il révélait la présence de brûlures buccales, aggravées par l’alimentation, mais négligées compte tenu du contexte général. Plus récemment, les brûlures s’étaient aggravées, ce qui a motivé la consultation de chirurgie orale pour avis spécialisé.
Examen clinique
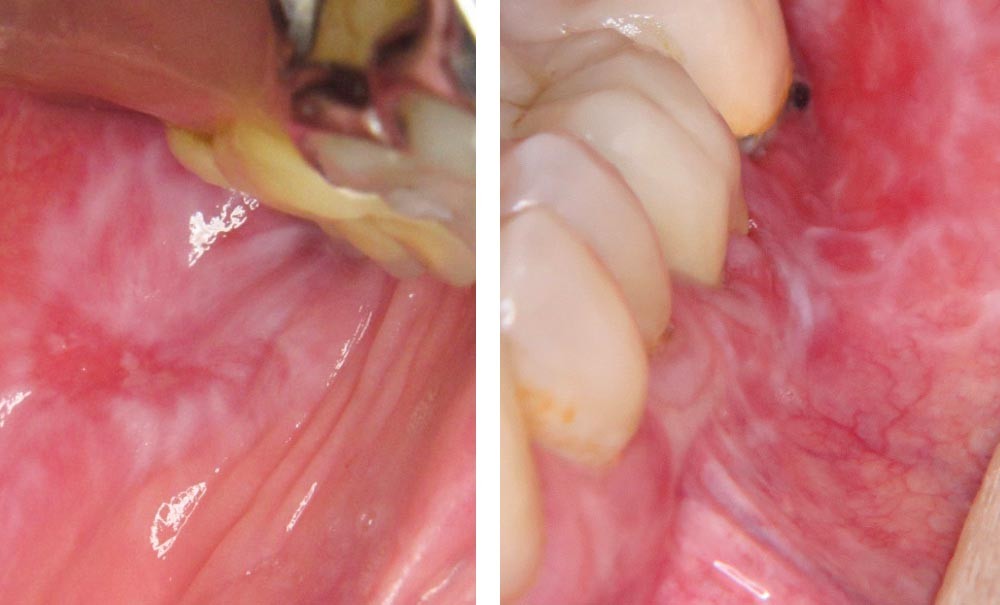
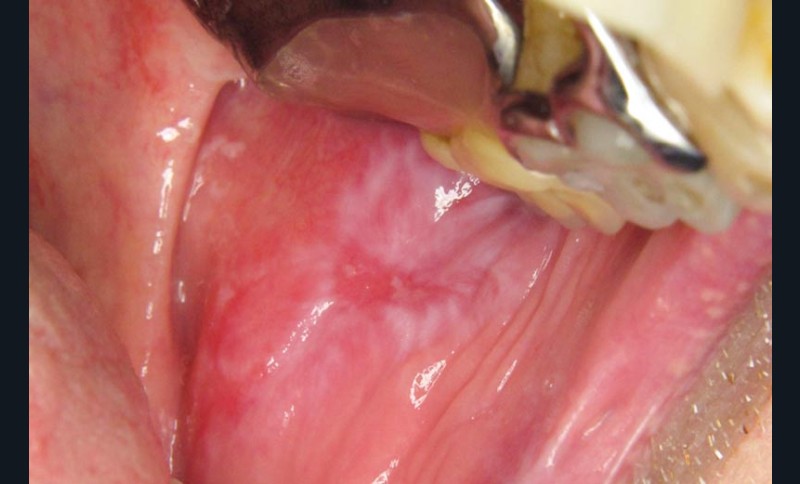
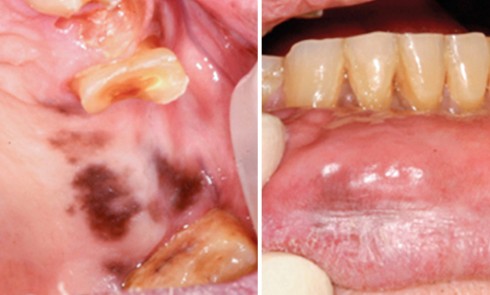
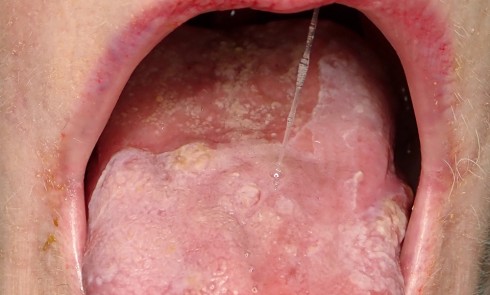
On observait une large plage érythémateuse et kératosique sur la joue gauche. En périphérie, la kératose avait un aspect dendritique. Au centre de la lésion kératosique, siégeait une ulcération.
Examens paracliniques
Une biopsie de la plage kératosique à proximité de l’ulcération a été réalisée. Elle a confirmé le caractère lichénoïde de la lésion avec présence d’un épithélium orthokératinisé au sein duquel siégeaient quelques corps apoptotiques. Au sein du chorion, il existait un infiltrat lymphoplasmocytaire lichénoïde. Aucun signe de malignité n’était visible sur l’échantillon analysé.
Synthèse
• Le SYNDROME DE GOOD peut se compliquer de manifestations auto-immunes parmi lesquelles des lésions lichénoïdes orales. Le lien entre le syndrome de Good et les lésions lichénoïdes serait un déficit de maturation thymique des lymphocytes T régulateurs, permettant la sélection de clones auto-réactifs responsables des lésions orales. Les lésions lichénoïdes du syndrome de Good se différencient…