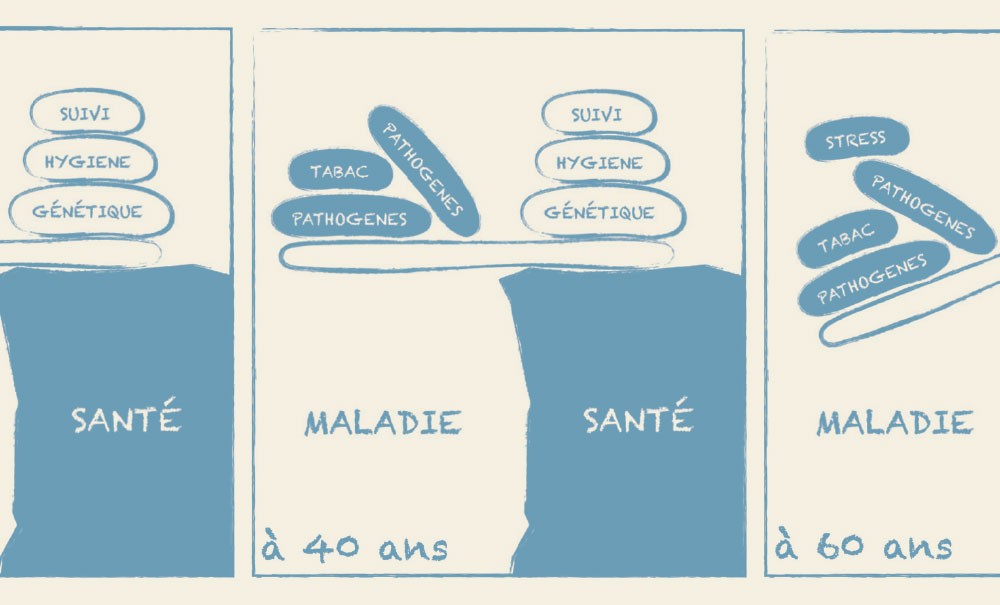
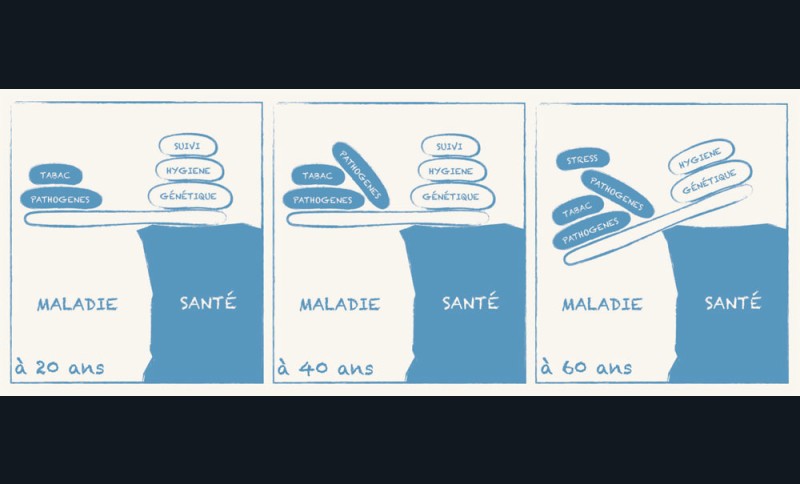
Les parodontites sont caractérisées par une inflammation associée à la présence de microbes qui engendre une perte d’attache parodontale [1]. La destruction parodontale est donc d’abord liée à la réponse inflammatoire de l’hôte et pas seulement à la présence d’une accumulation de microbes. Ainsi, certains patients tolèrent la présence de grandes quantités de microbes au contact de leur parodonte sans pour autant perdre de l’attache parodontale. D’autres voient leur parodonte se dégrader rapidement alors que leur hygiène bucco-dentaire est au-dessus de la moyenne. La santé parodontale correspond en effet à une situation d’équilibre entre l’agression que représentent les microbes et les moyens dont dispose l’organisme pour y faire face [2]. Or les forces en présence évoluent au cours de la vie et cet équilibre peut donc changer et basculer vers la maladie au cours du temps ou en fonction d’un événement important modifiant l’état général du patient (fig. 1). Sur le long terme, la prise en compte d’une fragilité de l’hôte permettra aussi de mieux prévenir les épisodes de récidive éventuelle [2].
Les facteurs de risque
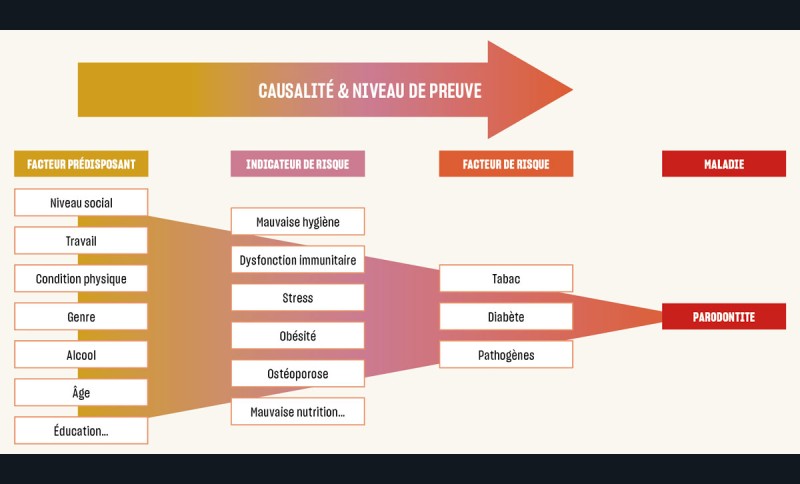
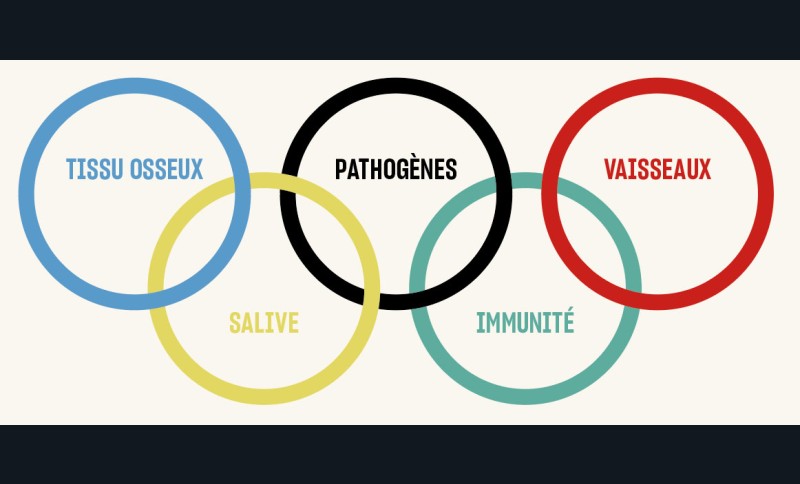
Pour adapter l’attitude thérapeutique au profil de risque des patients, il faut pouvoir l’évaluer. Mais les facteurs influençant l’apparition et le développement des maladies parodontales sont très nombreux [2] et il est difficile de distinguer leur importance (fig. 2). Pour tenter de visualiser leur action concrète, on peut considérer les différents leviers de la pathogénie parodontale que sont le tissu osseux, la réponse immunitaire, la sécrétion de salive, la vascularisation ou encore la présence de microbes pathogènes (fig. 3).
Schématiquement, la puissance potentielle d’un facteur de risque dépend du nombre de leviers qu’il concerne. Ainsi, le diabète déséquilibré impacte la vascularisation périphérique…