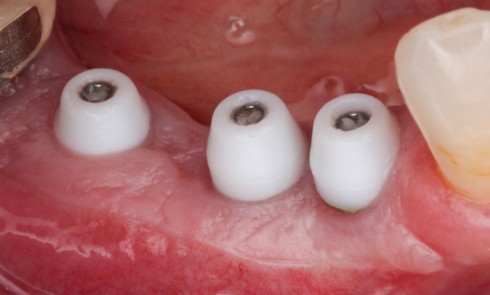
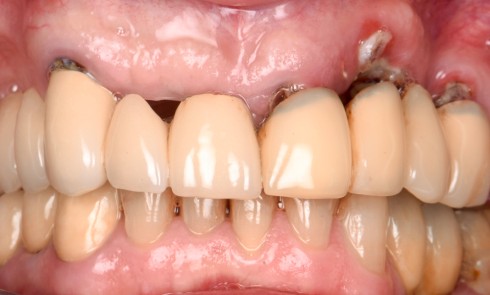
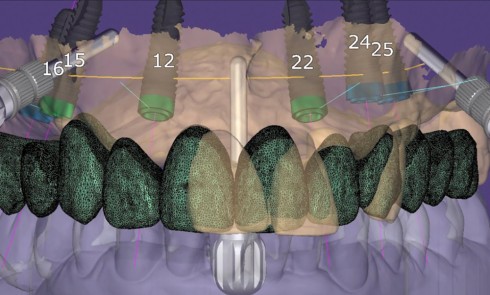
Historiquement, une attention limitée était prêtée au pilier intermédiaire. Son rôle se résumait à l’assemblage de la prothèse et de l’implant. Au fil du temps, il a beaucoup évolué. Sa position est aujourd’hui l’objet de toutes les attentions. Il se trouve placé dans un environnement de tissus fragiles et on lui attribue actuellement une place prépondérante dans la prévention de la perte osseuse crestale et du vieillissement tissulaire.
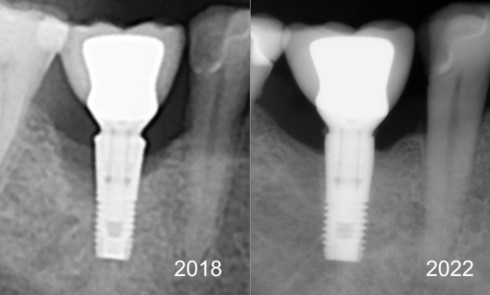
Dans les années 80, une perte osseuse péri-implantaire de 1 à 2 mm durant la première année était considérée comme physiologique et inévitable à la mise en fonction des implants [1].
Depuis, on a compris qu’une lyse osseuse de cette ampleur pouvait être largement réduite. De nombreux paramètres influençant le remodelage osseux – en causant des pertes osseuses péri-implantaires – ont été identifiés [2-4] parmi lesquels :
- le positionnement du col implantaire par rapport à la crête, en position crestale ou sous-crestale [5] ;
- l’épaisseur de la table vestibulaire en regard des implants [6] ;
- le biotype gingival [7] ;
- le platform-switching [8] ;
- le type de connectique utilisé [9] ;
- l’influence du torque d’insertion [10].
La perte osseuse péri-implantaire est peu prévisible : parfois absente, mais souvent inexorablement présente. Devant la grande variabilité des résultats cliniques et expérimentaux, force est de reconnaître son origine multifactorielle.
Pour les implants « bone level », de multiples séquences de dévissage/revissage sont nécessaires avant la pose de la prothèse d’usage (dépose du pilier de cicatrisation, mise en place du transfert d’empreinte, mise en place de la provisoire, modification du profil d’émergence de la provisoire, réglages des points de contact, nouvelle prise d’empreinte et enfin mise en place de la prothèse d’usage). Ces manœuvres altèrent le sceau épithélio-conjonctif qui s’est créé ab origine…