Depuis les travaux du Pr Brånemark [1], les implants dentaires remplacent les dents absentes, et cela aussi bien chez les édentés unitaires, partiels que complets. Leur polyvalence permet de venir y assembler différentes suprastructures pour répondre à la demande des patients et combler les édentements (restauration unitaire, plurale solidarisée ou non, arcade complète et cela de manière fixe – scellée ou vissée – ou amovible).
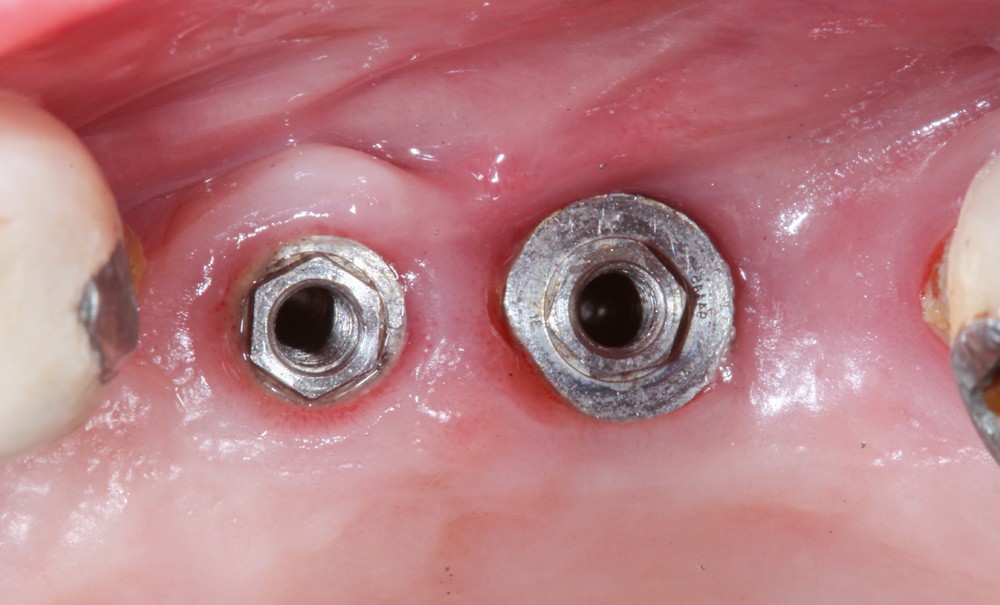
Mais la connexion des éléments prothétiques aux implants constitue-t-elle une zone de fragilité ou de faiblesse ? La connexion s’adapte-t-elle à toutes les situations cliniques ? Comment va se comporter cette liaison mécanique, soumise aux contraintes occlusales et dans un milieu particulier (salive) et changeant (pH, température…) ? Cette question est d’autant plus importante que la plupart des implants sont insérés au niveau osseux et que la connectique est infra voire sous gingivale, et par conséquent à proximité de l’os alvéolaire.
Depuis l’apparition des implants, leur design (états de surface, macro et micro-anatomie) et les connectiques implantaires n’ont eu de cesse d’évoluer pour essayer d’obtenir une connectique la mieux tolérée et la plus biocompatible que possible. La connectique idéale serait une étanchéité absolue et une stabilité totale du pilier sur l’implant, sans infiltration ni micro-mouvement. Est-ce seulement possible ?
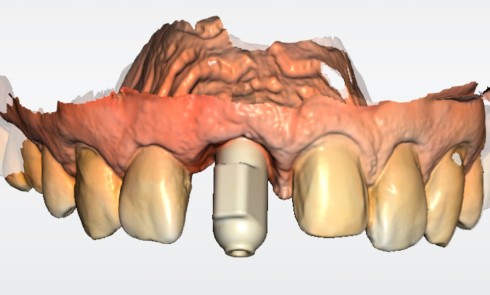
Les différents types d’implants (fig. 1, 2)
Les implants dentaires endo-osseux le plus souvent employés sont de trois types principaux : implant de type Bone Level, Soft Tissue Level et monoblocs (il existe d’autres implants : zygomatiques ou sous-périostés par exemple, mais ils sont relativement peu employés).
La problématique de la connectique implantaire ne concerne pas les implants monoblocs, où le pilier fait corps avec l’implant (cela nécessite un placement optimal de l’implant, aucune marge de manœuvre n’est possible pour…