Anamnèse
Une patiente de 71 ans est adressée par son médecin généraliste pour une inflammation gingivale diffuse symptomatique. L’entretien médical révèle un adénome hypophysaire traité plusieurs années auparavant ainsi que des reflux gastro-œsophagiens stabilisés par du Pantoprazole®, un inhibiteur de la pompe à protons. La patiente décrit des douleurs gingivales continues, spontanées et diffuses, à type de « brûlure », invalidantes et évolutives depuis deux ans (EVA entre 6 et 7), gênant l’alimentation et le brossage dentaire. En revanche, elle ne rapporte pas d’atteintes extra-orales concomitantes, en particulier cutanées ou génitales. La patiente a consulté à plusieurs reprises des chirurgiens-dentistes qui ont réalisé un traitement parodontal non chirurgical avec pour seul résultat clinique un soulagement léger et temporaire, selon ses propos.
Examen clinique
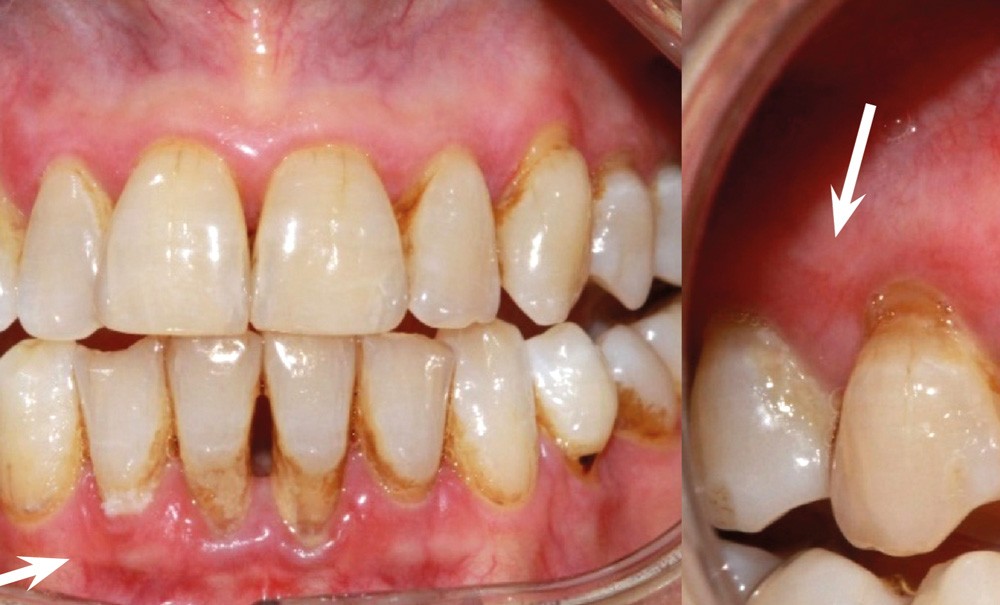
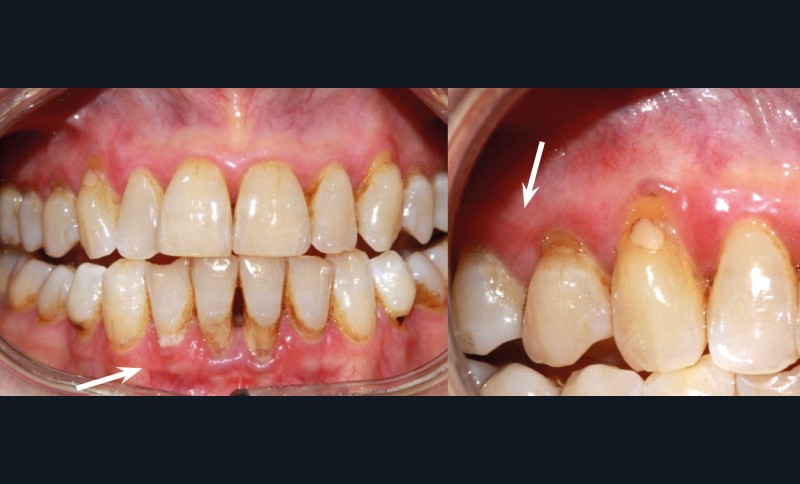
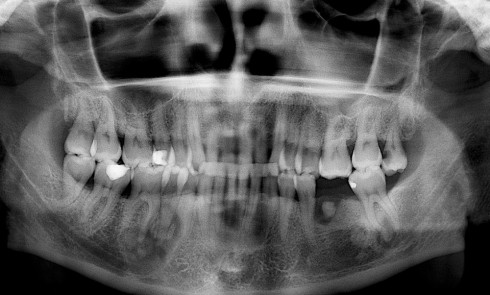
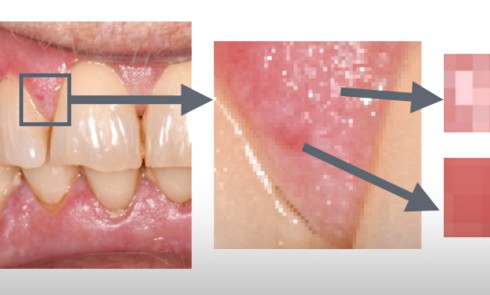
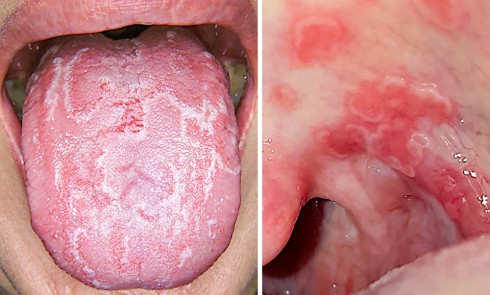
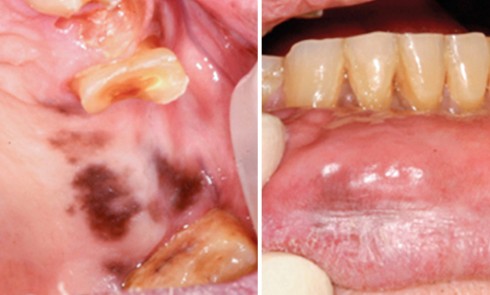
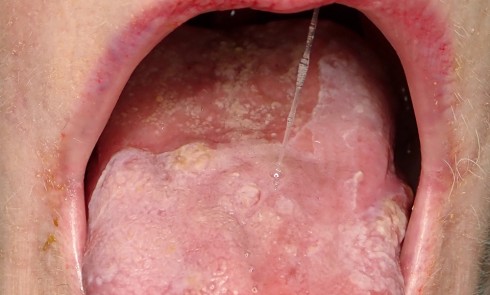
L’examen endo-buccal révèle, au niveau des deux maxillaires, une ligne muco-gingivale peu marquée et la présence de zones gingivales vestibulaires érythémateuses, diffuses et associées par endroits à des érosions. Ces zones intéressent principalement la gencive papillaire et marginale. La gencive attachée, d’aspect atrophié (lisse), est également atteinte au niveau du secteur antérieur mandibulaire. Sur le pourtour des érosions, le test indirect de Nikolsky*, encore appelé test de la pince, est négatif. L’examen endo-buccal ne révèle pas d’autres lésions muqueuses. Par ailleurs, d’abondants dépôts de plaque dentaire sont visibles au niveau des zones proximales et cervicales ainsi que de nombreuses récessions gingivales. En outre, aucune dent ne présente de mobilité pathologique et le sondage parodontal met en évidence des profondeurs de poche parodontale variant de 3 à 5 mm.
Hypothèses diagnostiques
La patiente est atteinte d’une parodontite de stade II. Toutefois, cette maladie parodontale ne…