Le principe d’ostéointégration a été formulé initialement par le Professeur P-I Brånemark et son équipe pour évoluer et se définir comme un contact direct entre un os vivant remanié et la surface d’un implant mis en charge s’assimilant ainsi à une « ankylose fonctionnelle adaptative ». Cette définition, reprise et complétée par l’American Academy of Implant Dentistry (AAID, 1986) [4] a peu évolué depuis. Les résultats obtenus à long terme sur la base de ce concept montrent une supériorité manifeste par rapport aux autres processus qui étaient alors en lice.
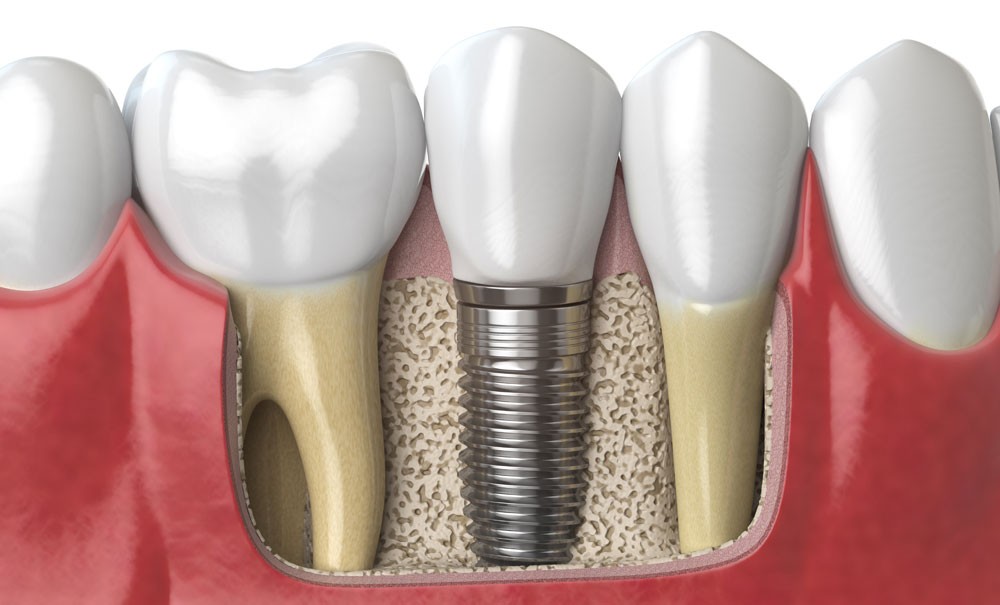
L’évolution des propriétés biomécaniques de l’interface os-implant détermine la stabilité de l’implant au cours du temps. La qualité de l’ostéointégration repose sur les caractéristiques de l’interface os-implant déterminées par l’intimité du contact entre la surface de l’implant et le tissu osseux minéralisé environnant ainsi que par la qualité mécanique de ce tissu osseux [5].
Le remodelage osseux péri-implantaire correspond à un processus dynamique. La mise en charge induit une modification de la microstructure de l’os péri-implantaire. Les implants peuvent assurer leur fonction favorablement avec des pourcentages de surface de contact implant-os (dénommée BIC pour Bone-Implant-Contact) variant d’environ 30 % à 90 % selon les études [6].
Certaines attitudes thérapeutiques influencent l’ostéo-intégration des implants, comme :
- une limitation des micromouvements pendant la phase initiale de la cicatrisation ;
- une mise en charge dans un délai adéquat pour assurer une stimulation fonctionnelle et éviter ainsi une résorption osseuse potentielle [7].
Les délais nécessaires à l’obtention de l’ostéointégration sont fixés arbitrairement sur la base de durées moyennes qui ne tiennent pas compte de la singularité de la réponse cicatricielle.
L’interface os-implant : clef de voûte du principe d’ostéointégration
Le…