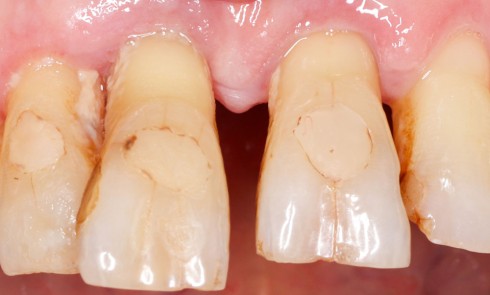
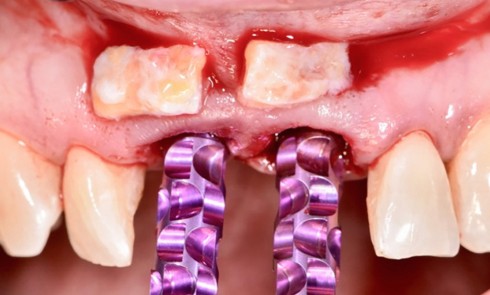
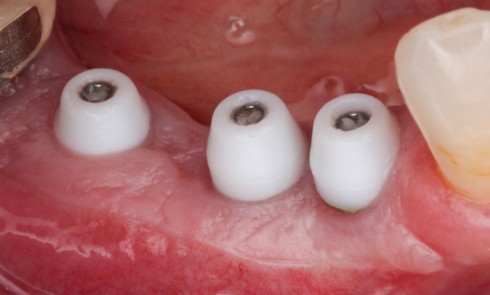
Au cours des trois dernières décennies, des progrès significatifs ont été réalisés en chirurgie parodontale régénératrice. L’évolution principale réside dans l’approche des défauts intra-osseux : des techniques de lambeaux moins traumatisantes assurent une meilleure vascularisation et une meilleure stabilité du site opératoire. L’ensemble de ces procédures tendent vers une préservation du tissu gingival dans le but d’obtenir et de maintenir une fermeture primaire au-dessus du compartiment de régénération [1] et de limiter le risque de récessions.
Aujourd’hui la chirurgie parodontale régénératrice doit répondre à trois critères majeurs :
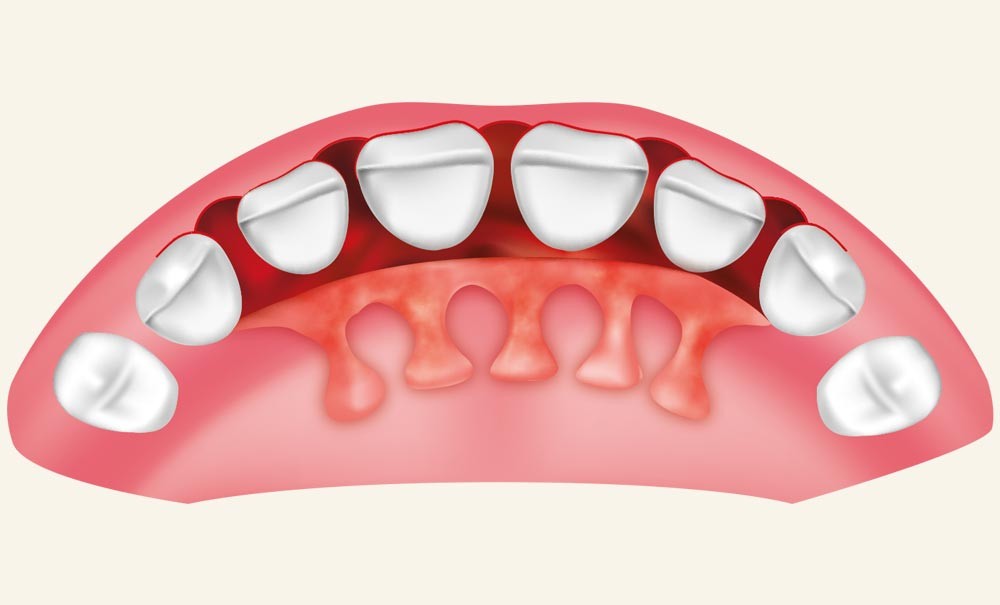
- de l’espace, pour la formation du caillot sanguin entre le lambeau et la surface radiculaire [2] ;
- de la stabilité, pour le maintien du caillot sanguin en continuité avec la surface radiculaire (évitant la formation d’un long épithélium jonctionnel) [3, 4] ;
- de la protection du site par les tissus mous afin d’éviter toute contamination bactérienne de la zone régénérée [5, 6].
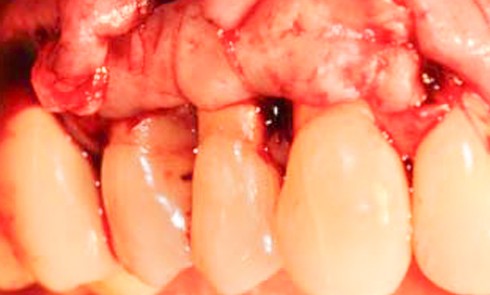
Du fait de l’évolution des tracés d’incisions et des techniques de sutures, les lambeaux qui préservent les tissus papillaires interdentaires combinent passivité et stabilité, garantes d’un potentiel de régénération parodontale de dents dont le pronostic était jusqu’à présent défavorable.
Tracé d’incision et accès aux défauts intra-osseux : évolution des lambeaux de préservation papillaire
La technique de préservation papillaire (Papilla Preservation Technique ou PPT)
En 1985, Takei et coll. [7] ont proposé une approche chirurgicale appelée « technique de préservation papillaire » (Papilla preservation technique ou PPT) : c’est le premier lambeau dont l’objectif est de conserver les tissus mous interdentaires lors des traitements de lésions intra-osseuses interproximales, tant dans le secteur antérieur que dans le secteur postérieur.