La position idéale du niveau de la muqueuse péri-implantaire est essentiellement guidée par la stabilité à travers le temps de l’os sous-jacent. Elle dépend du volume initial de l’enveloppe osseuse, mais aussi du positionnement tridimensionnel de l’implant [3].
Il est admis que la présence d’une corticale vestibulaire stable et d’une épaisseur minimale de 2 mm est un prérequis au maintien des tissus mous. Elle prévient les résorptions osseuses, minimise le risque esthétique lié à la récession vestibulaire autour de la restauration prothétique et la perte des papilles interproximales autour d’un implant unitaire [4, 5].
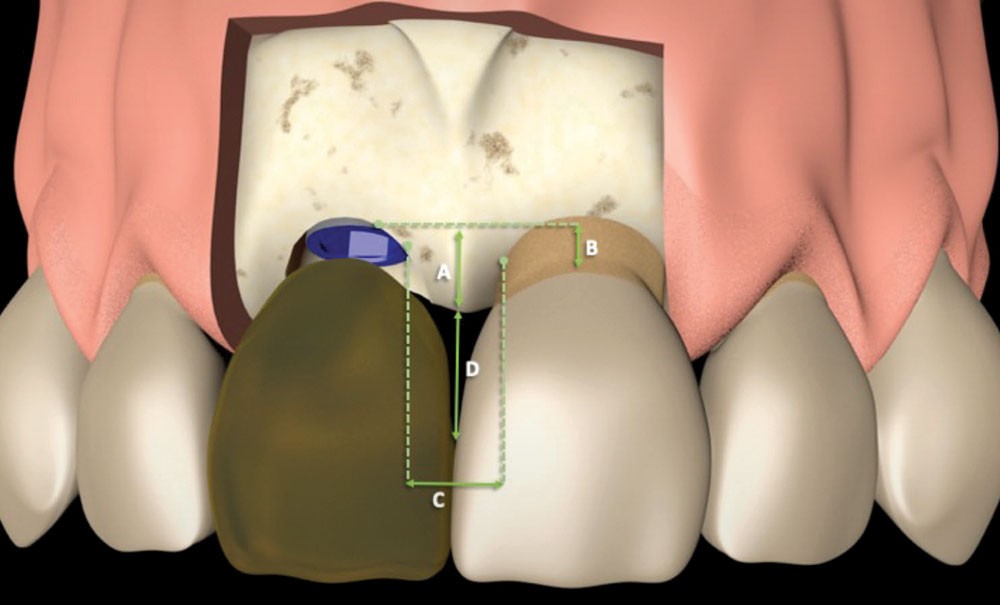
De nombreux facteurs chirurgicaux (procédure d’augmentation osseuse, protocole d’extraction-implantation, délais de mise en charge, aménagement des tissus mous péri-implantaires) et prothétiques (profil d’émergence, connexion implant-pilier) influencent l’apparition de la récession vestibulaire [6]. Celle-ci est définie comme un déplacement apical vestibulaire des tissus mous sans perte osseuse interproximale et/ou récession papillaire adjacente [7].
La stabilité de la papille dépend principalement de la présence d’un septum osseux sous-jacent, mais aussi des distances entre la dent naturelle, l’implant et la restauration prothétique [8]. Les conditions de sa reformation dépendent du phénotype des tissus mous [9], de la distance séparant le point de contact prothétique et le septum osseux proximal [4, 10, 11] et du protocole d’extraction-implantation immédiate [12].
Cependant, ces données varient selon les études et restent contradictoires sur le rôle de chacun de ces paramètres cliniques et leur interaction [5].
Récession de la muqueuse péri-implantaire : facteurs de risque
De nombreux paramètres ont été décrits comme étant souvent associés au risque de récession vestibulaire de la muqueuse implantaire. Ces facteurs de risque peuvent être facilement identifiés lors de…