Allo, Docteur ? Ça saigne !
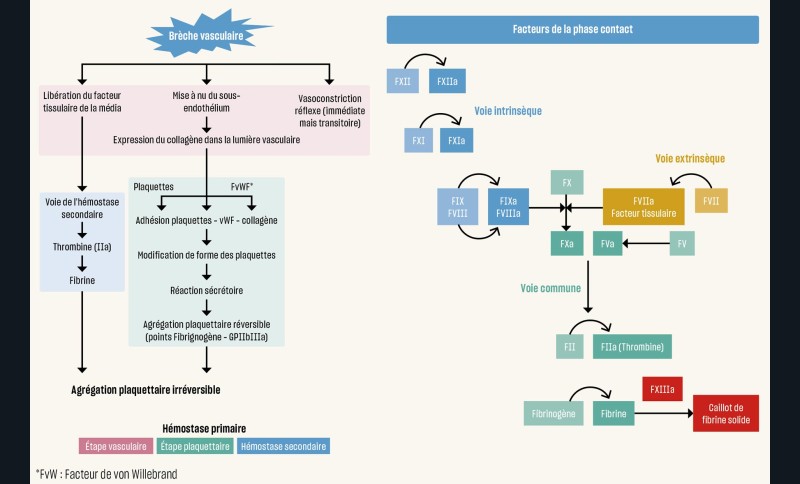
Le patient qui saigne est en état de détresse (rythme cardiaque augmenté, tension artérielle augmentée du fait du stress) et a besoin d’une réassurance rapide. Lui indiquer qu’une hémorragie buccale est une hémorragie mineure dans la plupart des cas, car il s’agit d’une hémorragie externe et visible, devient un postulat (fig. 1).
La secrétaire qui reçoit le patient est en état de stress. Elle doit intégrer le patient au planning, souvent bien chargé et gérer les patients en attente. Il est préférable pour tout le monde que le patient en urgence hémorragique soit accueilli et isolé de la salle d’attente commune pour favoriser un retour au calme dès le début de la prise en charge.
Dernier protagoniste de cette triade : le patricien dont le stress peut être palpable, surtout s’il a réalisé l’acte.
Moyens de gestion du risque hémorragique
Contrôler et maîtriser le risque hémorragique se situe à tous les stades de la prise en charge du patient, en amont du geste chirurgical, pendant et également après [1]. Il est primordial de bien identifier l’état général et/ou les pathologies du patient, de connaître les traitements médicamenteux perturbateurs de l’hémostase et de maîtriser le geste chirurgical à risque de saignement.
Le patient intrinsèquement à risque
Par l’interrogatoire médical, le patricien pourra cibler d’éventuelles pathologies de l’hémostase et adapter les protocoles de prise en charge. Pour les pathologies congénitales : maladie de Willebrand, thrombasthénie de Glanzmann, syndrome de Bernard-Soulier ou hémophilie A, B, C, une prise en charge hospitalière s’impose.
Parfois, il peut s’agir de pathologies acquises comme une thrombocytopénie (< 100 000/mm3) ou un geste chirurgical avec hémostase rigoureuse peut être fait jusqu’à 75 000/mm3. Une insuffisance rénale ou hépatique peut aussi perturber l’hémostase.