Les patients édentés totaux sont toujours aussi nombreux dans notre société malgré les projections statistiques passées estimant, non sans arguments, voire la diminution et même la quasi-disparition de l’édentement total dans les sociétés occidentales.
Mais la précarité croissante et l’allongement de la durée de vie prévalent sur l’amélioration des soins et la prévention, en tout cas pour le moment.
Malgré tout, nous renouvelons régulièrement des prothèses amovibles complètes anciennes et réalisons encore des édentations totales d’une ou des deux arcades, indiquant leur restauration.
Si la prothèse amovible traditionnelle est toujours d’actualité, les attentes des patients en 2017 et les moyens thérapeutiques nous permettent d’envisager des solutions plus efficaces, en améliorant notamment la rétention des prothèses, ce qui augmente nettement la qualité de vie des patients et leur confiance en eux, particulièrement dans une vie sociale active.
Depuis la célèbre conférence de consensus de Mac Gill de 2002, le minimum thérapeutique pour l’édenté total est constitué d’une prothèse amovible complète (PAC) traditionnelle au maxillaire et d’une prothèse amovible complète sur implants (PACSI) mandibulaire sur deux implants parasymphysaires porteurs d’attachements intracoronaires axiaux (ICA) [1].
Cette solution propose le meilleur rapport coût/bénéfice [2].
L’ensemble des études bibliographiques et des enquêtes de qualité de vie auprès des patients montrent des résultats excellents, notamment une parfaite rétention, une maintenance aisée et pas trop importante pour le patient et le praticien.
Les valeurs de force de mastication augmentent largement en restant inférieures à celles d’un patient en denture naturelle ou porteur de prothèse fixée sur implants. [3, 4].
Des études ont tenté d’évaluer l’ensemble des facteurs influençant les résultats. Ainsi il peut être affirmé que :
• le nombre d’implants ne modifie pas la satisfaction du patient [5] ;
• deux implants semblent nécessaires et suffisants pour une PACSI ;
• les attachements ICA présentent des valeurs un peu plus faibles que les barres mais suffisantes [6] ;
• la maintenance des attachements ICA est plus fréquente mais beaucoup plus simple que pour les barres [7, 8, 9] ;
• l’encombrement moindre des attachements ICA est plus facilement conciliable avec le volume prothétique ;
• le positionnement des attachements dans l’intrados prothétique peut être réalisé de manière directe ou indirecte, selon les habitudes du praticien et du laboratoire, mais il semble que la méthode directe engendre moins de réinterventions dans le futur [10].
Pour toutes ces raisons, l’emploi de ces attachements ICA se généralise en PACSI [11] et intéresse désormais fréquemment la prothèse amovible partielle.
POURQUOI UN NOUVEL ATTACHEMENT ?
De nombreux systèmes sont présents sur le marché. Sans être exhaustifs, nous pouvons citer le Dalbo de Cendres&Métaux, présent dans pratiquement tous les catalogues des marques implantaires, le Locator de Zest, également vendu par les marques d’implants [12], et enfin le système O Ring, moins courant depuis une quinzaine d’années qui connaît un regain d’intérêt avec certains mini-implants pour sa simplicité et son coût moindre.
Ces trois systèmes sont compatibles avec la plupart des marques d’implants et bien documentés. Mais un certain nombre de concurrents proposent des systèmes différents qui peuvent présenter des avantages spécifiques. Il existe aussi des procédés compatibles, notamment avec le Locator, mais qui tentent d’optimiser ce système en corrigeant d’éventuels défauts/inconvénients. On peut par exemple citer le système Novaloc (Rotec) qui propose des matrices compatibles avec le Locator, permet une divergence accrue et diminue le nombre de pièces et la maintenance [13].
Le système Locator classique [14]
Ce système s’est imposé depuis quelques années comme un standard. Il présente en effet de nombreux atouts : un choix varié de hauteur de pilier, un encombrement réduit par rapport aux autres systèmes, une facilité de mise en œuvre en clinique lors de l’empreinte ou de la solidarisation directe (pas de risque de malposition), un degré de tolérance dans la divergence entre implants assez important et un remplacement simple des pièces d’usure (cupules plastiques) donc une maintenance facilitée [15].
Cependant, il présente quelques défauts, comme une couleur des pièces parfois visible à travers la prothèse en résine, une usure rapide des cupules plastiques avec de fréquentes déformations de l’ergot central de cette pièce. Il semble que les parties en plastique perdent rapidement une partie de leur rétention et soient sensibles aux agents de nettoyage, notamment à certains bains de bouche [16].
PRÉSENTATION du LOCATOR R-Tx
Zest a imaginé un nouveau pilier (fig. 1).
Il est désormais de couleur rose pour des raisons esthétiques, le revêtement se voulant plus résistant à l’abrasion (à vérifier dans le temps). Sa forme est différente du précédent pilier : il est légèrement plus haut, et composé d’un bourrelet périphérique.
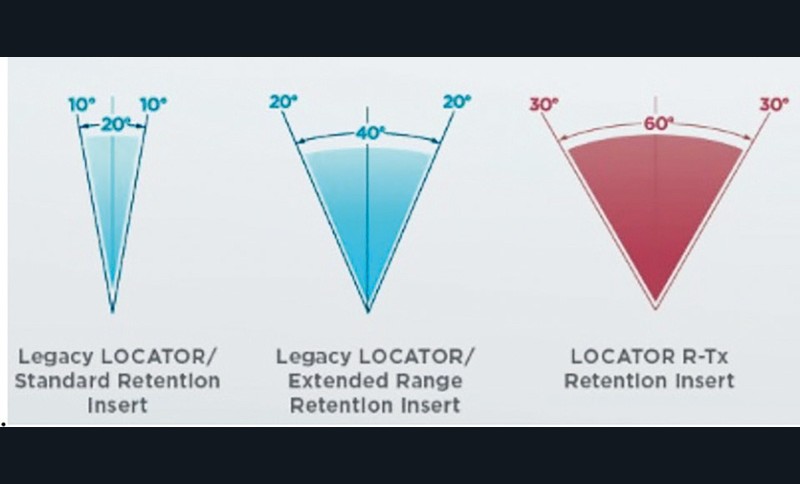
La partie supérieure est un peu plus étroite, cela autorise une angulation jusqu’à 60° entre deux implants. Pour mémoire, le système précédent permettait 20° pour les inserts classiques et jusqu’à 40° en utilisant les inserts sans la partie centrale spécifiquement destinés aux cas angulés (fig. 2).
Le système de vissage a évolué pour permettre désormais l’utilisation d’un tournevis hexagonal, et non plus en forme de triangle à angles arrondis.
Le nouveau boîtier fixé dans l’intrados prothétique est rose (donc plus esthétique en cas d’épaisseur fine de résine sus-jacente) avec une gamme d’inserts plastiques simplifiés (fig. 3) :
Quatre couleurs pour tous les cas au lieu de trois (cas relativement parallèles) plus quatre (cas divergents) avant.
Les inserts possèdent uniquement une gorge périphérique, plus de partie centrale (ergot) qui pouvait éventuellement se déformer, s’écraser avec le temps et les mauvaises manipulations.
Zest a conçu un nouvel outil pour poser/déposer les inserts en plastique : il présente quelques nouveautés et améliorations par rapport au précédent (fig. 4) :
• préhension facilitée (corps de l’outil plus gros) ;
• inserts plastiques interchangeables qui tiennent dessus et ne tombent plus contrairement aux précédents.
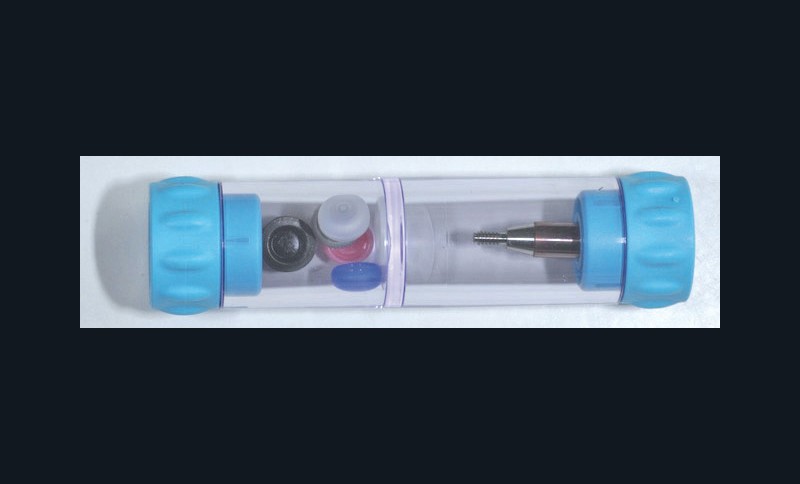
Le conditionnement (fig. 5)
évolue aussi puisqu’il s’agit d’un « tout en un » avec l’ensemble des pièces nécessaires au cas clinique en méthode directe (fig. 6) : pilier, boîtier, rondelle pour éviter la fusée du matériau sous le pilier et la gamme des inserts plastiques.
19 . Situation finale de la prothèse amovible complète.
Bien sûr, il existe des analogues de piliers et des transferts d’empreinte pour l’emploi de la méthode indirecte.
Nous avons énuméré les différences qui existent entre l’ancien et le nouveau système (tableau 1).
EXEMPLE CLINIQUE
Madame C. consulte au cabinet dentaire car elle n’est pas satisfaite de ses prothèses amovibles complètes. Lors de l’interrogatoire, il apparaît que les dernières dents ont été extraites quelques mois auparavant pour des raisons parodontales.
Le praticien précédent a réalisé des prothèses amovibles complètes immédiates, présumées d’usage, en deux temps.
Tout d’abord l’arcade maxillaire puis l’arcade mandibulaire six mois après.
Si la prothèse maxillaire donne satisfaction, la prothèse mandibulaire est instable et ne répond pas aux critères de qualité d’une PAC : ni pour les limites de la plaque base, ni pour les données occlusales.
Les courbes occlusales et la position du plan occlusal ne répondent pas aux principes de l’occlusion bilatéralement équilibrée, des contacts antérieurs sont présents, et la dimension verticale d’occlusion (DVO) semble surévaluée.
L’examen des surfaces d’appui montre au maxillaire la présence d’une crête ostéomuqueuse correcte, sans inflammation.
L’arcade mandibulaire fortement résorbée n’offre pas de surface d’appui suffisante pour obtenir un joint sublingual de qualité.
Pour ces différentes raisons, il est décidé de réaliser de nouvelles prothèses d’usage et de positionner deux implants en région parasymphysaire pour réaliser une PACSI mandibulaire.
Les étapes prothétiques conventionnelles précèdent la chirurgie implantaire.
Des empreintes primaires puis secondaires sont enregistrées, les rapports intermaxillaires transmis au laboratoire. Des dents en résine Heraeus Premium sont employées pour leurs qualités esthétiques et fonctionnelles. Le montage répondant aux critères de qualité des PAC est élaboré au laboratoire : occlusion de relation centrée, schéma d’occlusion bilatéralement équilibrée, absence de contacts antérieurs en OIM.
Parallèlement, des examens radiographiques sont mis en œuvre : radiographie panoramique et téléradiographie de profil, afin d’évaluer les volumes osseux dans les régions concernées.
Le montage, une fois validé sur le plan esthétique et fonctionnel (phonation, centrage calage et guidage mandibulaire) est transformé en guide chirurgical par duplicata en résine.
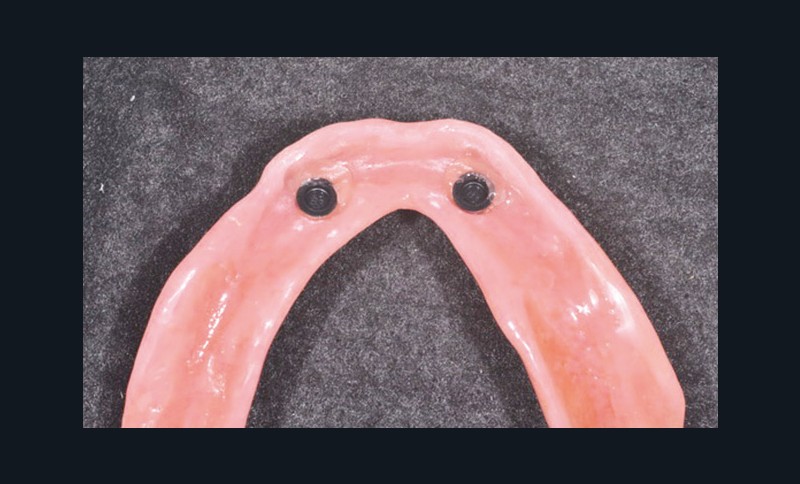
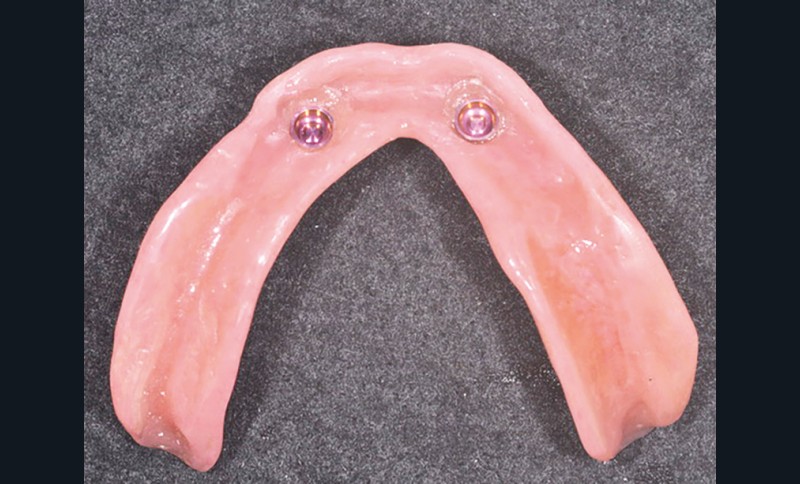
Les nouvelles prothèses sont alors polymérisées et insérées en bouche. La chirurgie implantaire est effectuée au cabinet en un temps chirurgical. Les prothèses de la patiente sont évidées en regard des vis de cicatrisation en veillant à un espace suffisant et l’absence de contact dans l’intrados prothétique (fig. 7).
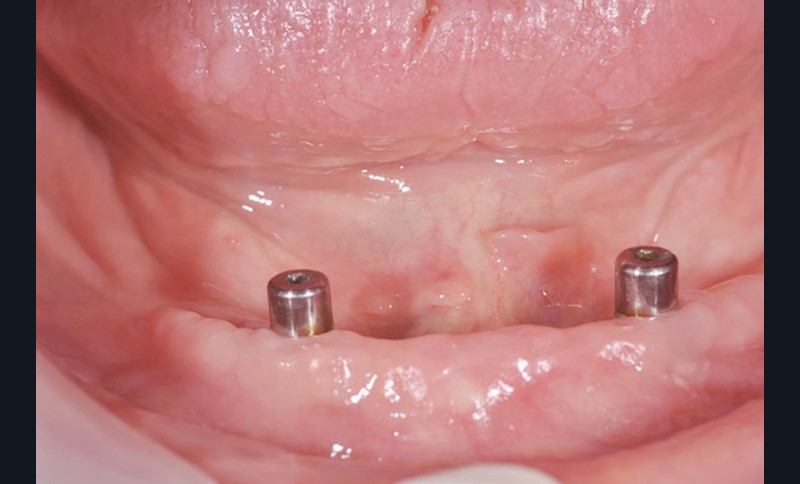
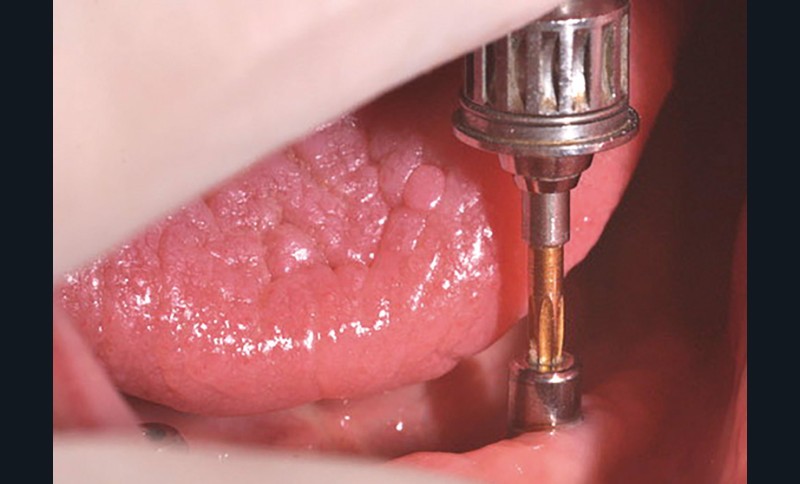
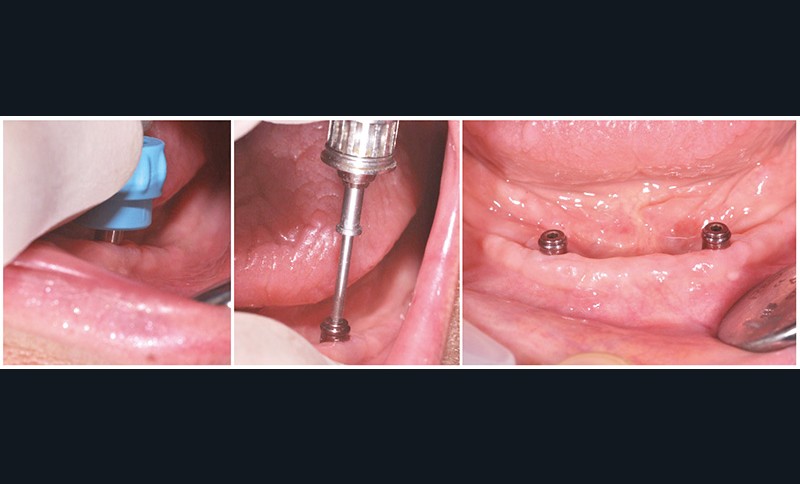
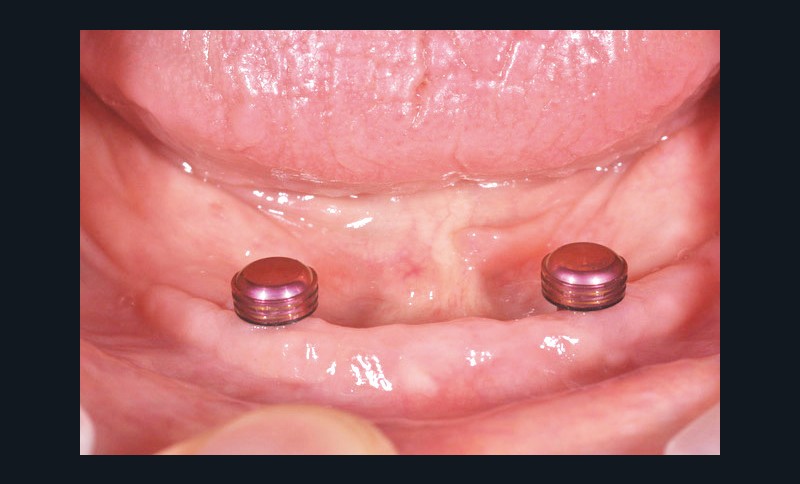
Au bout de trois mois, les vis de cicatrisation sont déposées (fig. 8), des piliers implantaires (patrices) Locator R-Tx sont choisis et vissés à 20 Ncm (fig. 9 et 10a-c).
Nous choisissons de positionner les matrices en méthode directe afin de ne pas priver la patiente de ses prothèses et de tenir compte de la dépressibilité des surfaces d’appui ostéomuqueuses.
En effet, cet attachement permettant peu de « résilience » dans le sens vertical par rapport à d’autres, il est très utile de réaliser la solidarisation dans l’intrados sous contrôle occlusal actif du patient.
Cela permet un bon positionnement de la prothèse sur sa surface d’appui et limite le nombre de réinterventions dans le futur.
Les boîtiers métalliques roses porteurs d’une gaine plastique transitoire noire sont positionnés sur les piliers (fig. 11) ;
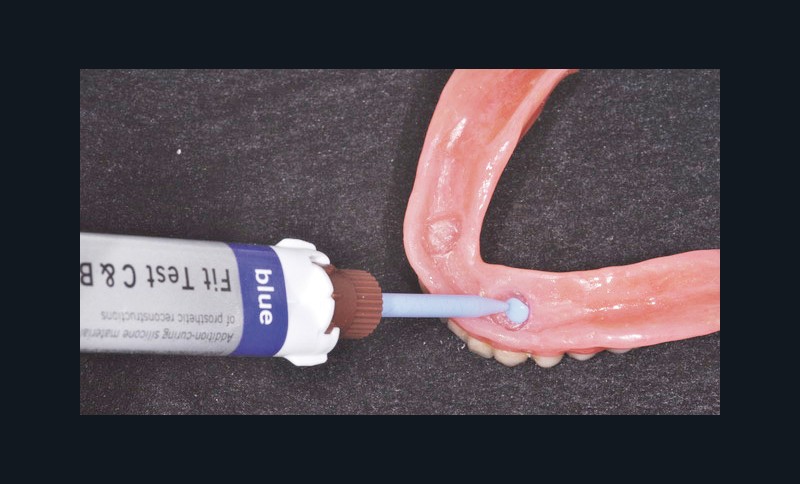
un contrôle de l’espacement est impératif à l’aide d’un matériau d’empreinte light type silicone par exemple (fig.12a-d).
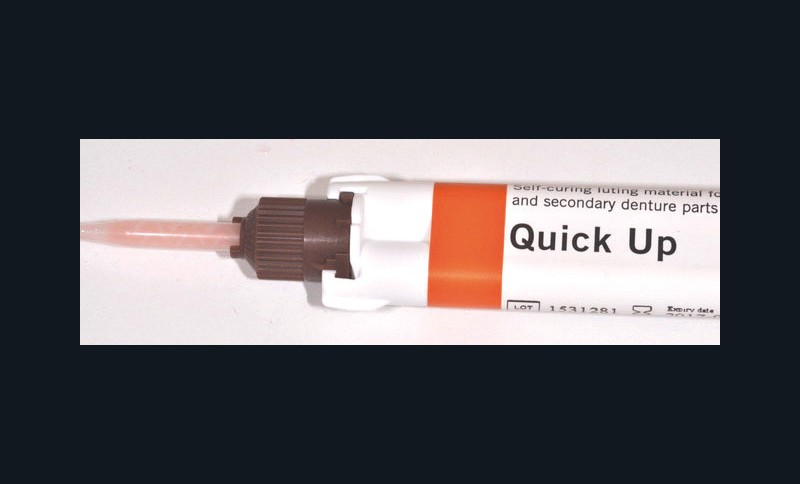
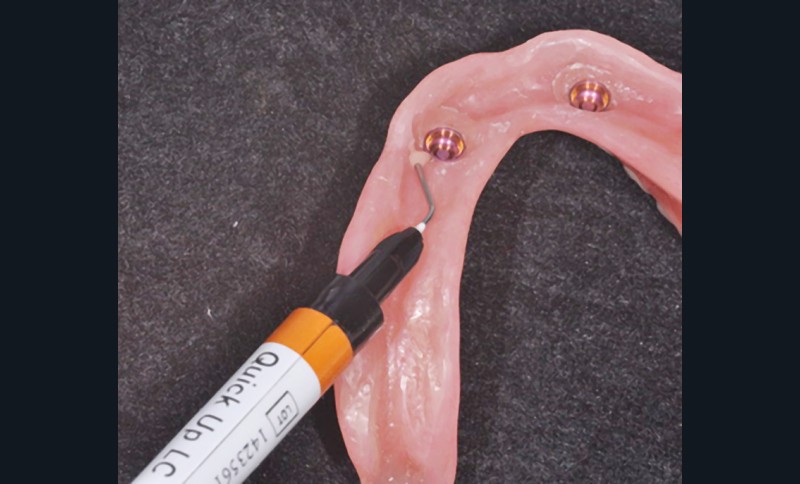
Nous utilisons pour ce cas clinique, le coffret Quick Up de la société Voco, très pratique et qui contient tous les éléments nécessaires à la solidarisation directe des attachements au cabinet [17].
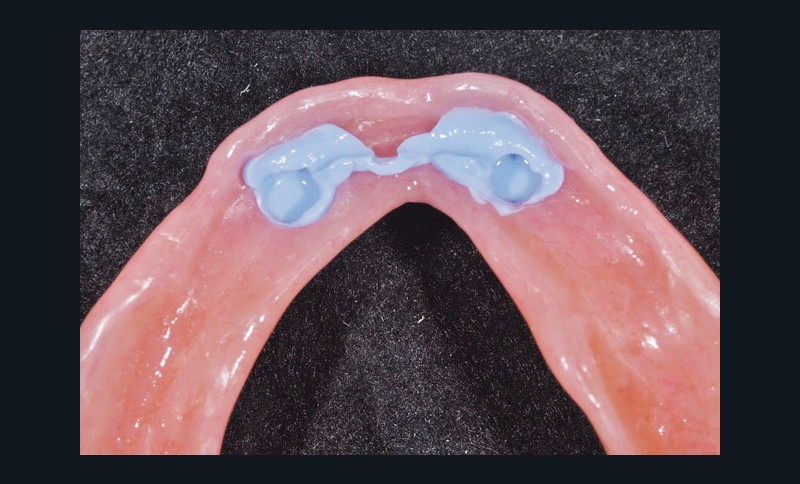
L’intrados est retouché si nécessaire puis un adhésif spécifique est déposé dans les cavités destinées à recevoir les matrices. Il est polymérisé et la résine de type composite rose chémopolymérisable est insérée dans ces cavités en essayant d’évaluer au plus juste la quantité nécessaire et suffisante de matériau pour emporter les boîtiers métalliques (fig. 13).
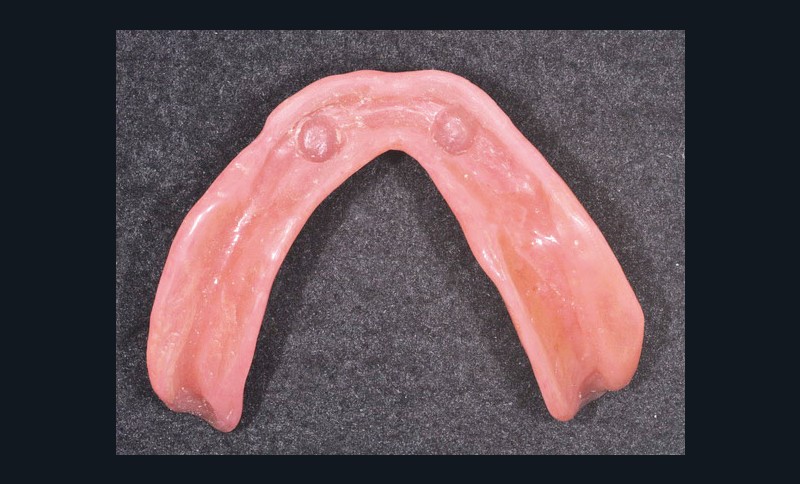
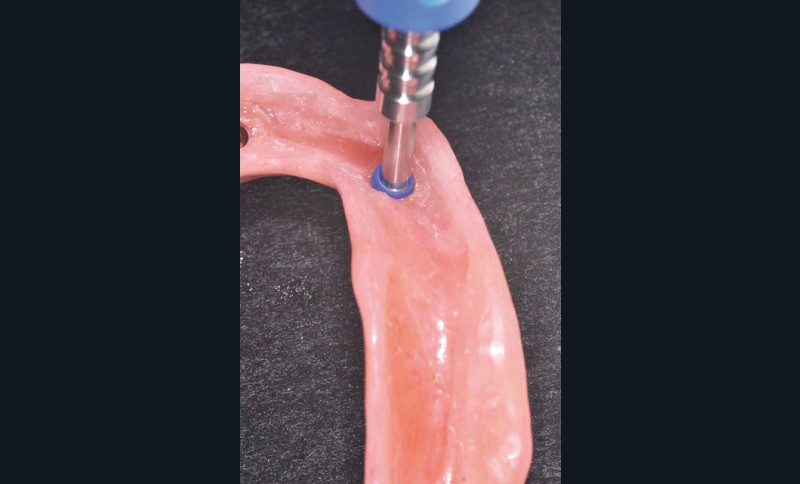
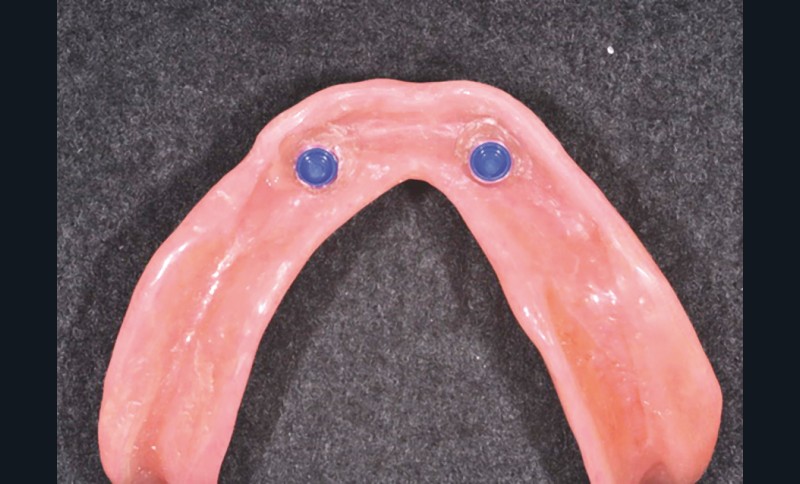
Après le délai de polymérisation, la prothèse est désinsérée (fig. 14), les inserts plastiques noirs retirés (fig.15a et b). Les éventuels défauts ou bulles sont corrigés par de la résine composite fluide photopolymérisable (fig. 16 et 17). Puis on choisit dans la gamme disponible l’insert adapté à la rétention désirée. Il est positionné grâce à l’outil ad hoc (fig. 18a-c et 19). Un contrôle final de la rétention et de la manipulation par la patiente est enfin effectué.
CONCLUSION
Sans révolutionner le concept initial, le récent Locator R-Tx apporte des nouveautés appréciables, notamment sur le plan esthétique et la simplification des gammes d’inserts.
Il est probable qu’il tende à remplacer le système précédent à moyen terme.
Cependant, il sera nécessaire de s’équiper avec le nouvel outil, tout en conservant l’accastillage et les pièces détachées précédents pour pouvoir assurer la maintenance des cas antérieurs.


















Commentaires