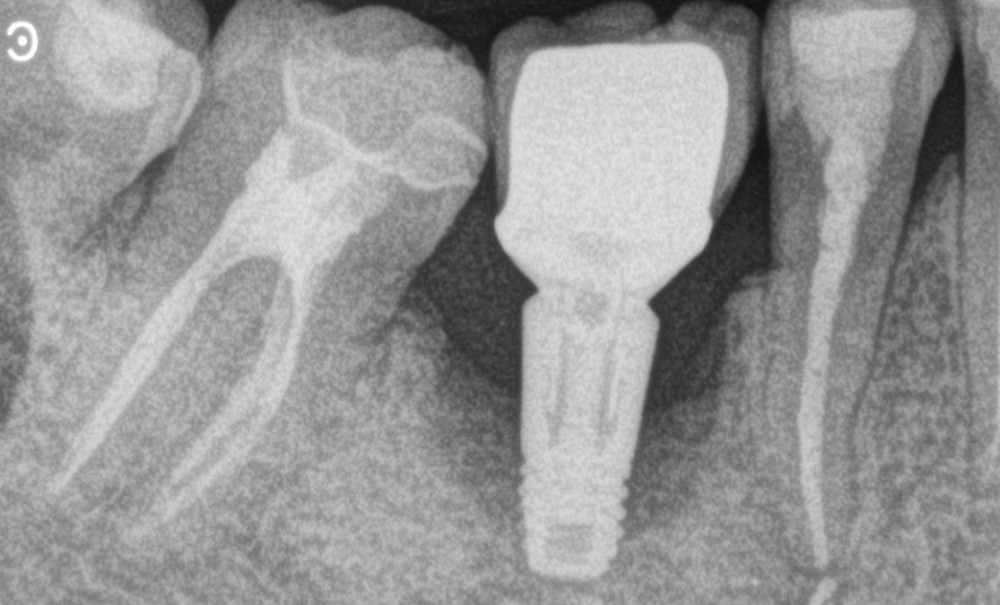
i les techniques de reconstructions osseuses trouvent toute leur place pour augmenter le volume des sites destinés à recevoir des implants, on aimerait aussi qu’elles puissent reconstruire des pertes osseuses acquises dans les situations de péri-implantite. Cette pathologie représente en effet le plus grand défi actuel en implantologie puisque 34 % des patients porteurs d’implants et 21 % des implants en service en sont atteints.
Les auteurs de cette revue narrative de littérature, parue en septembre dernier, proposent un point d’actualité sur les défis biologiques et biomécaniques à relever pour appliquer les moyens chirurgicaux de reconstruction osseuse au traitement de la péri-implantite. Pour eux, l’idée, serait de pouvoir restaurer chirurgicalement la fonction et l’architecture des tissus détruits. Mais la littérature rapporte des résultats mitigés avec un gain d’os moyen de 2 à 3 mm selon une revue systématique citée, et avec une grande hétérogénéité des résultats, loin d’être toujours atteints. Les auteurs distinguent quatre grandes catégories de paramètres en jeu dans cette procédure ainsi appliquée : la perfusion tissulaire, la topographie osseuse, la décontamination de la surface de l’implant affecté et la stabilité biomécanique du site traité.
Ils expliquent ainsi d’abord que le lambeau autour de la zone traitée présente une vascularisation fortement perturbée par la réaction inflammatoire, et cela d’autant plus que la gencive attachée kératinisée, souhaitée par ailleurs pour ses qualités mécaniques, est moins vascularisée et plus vulnérable aux phénomènes d’ischémie. L’interposition d’un matériau de reconstruction entre le lambeau et l’os vascularisé sous-jacent est aussi une barrière à la perfusion de ces tissus mous, d’autant plus que l’implant en dessous n’est bien sûr pas vascularisé lui non plus. Aussi, la levée d’un lambeau rompt la microvascularisation…