Responsable scientifique : Laurent Nawrocki
Les cancers des voies aéro-digestives supérieures (VADS) se situent malheureusement toujours en tête des cancers rencontrés en France (5e incidence). La probabilité d’avoir à prendre en charge au cabinet dentaire un patient qui va bénéficier, qui bénéficie ou qui a bénéficié d’une thérapeutique anticancéreuse est donc importante.
Le chirurgien-dentiste généraliste ou spécialiste, praticien en première ligne dans l’observation de la cavité buccale, a plus que jamais un rôle déterminant dans le dépistage et/ou l’orientation précoce d’un patient porteur d’une lésion buccale suspecte.
L’espérance de vie et la meilleure qualité de vie possible sont directement liées à la mise en œuvre rapide des thérapeutiques anticancéreuses disponibles à un stade précoce.
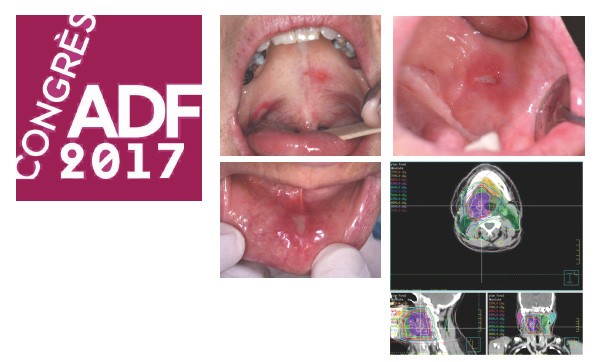
La radiothérapie reste toujours à ce jour la thérapeutique de référence dans ce type de cancers car sa base technique a sans cesse évolué depuis le XXe siècle pour être toujours plus performante et générer le moins d’effets secondaires indésirables non maîtrisables. Cela en particulier grâce à la radiothérapie conformationnelle à modulation d’intensité (RCMI), aux techniques d’imagerie permettant de cibler et déterminer le volume tumoral et au calcul optimal de fractionnement de la dose de radiations ionisantes délivrée.
Dans cette technique de radiothérapie, un même faisceau va contenir plusieurs flux différents, délivrant chacun des doses spécifiquement calculées pour cibler la tumeur, et, au contraire, épargner le plus possible les tissus environnants à préserver, tels les glandes salivaires ou la moelle épinière. La multiplication du nombre de faisceaux suivant différentes incidences va permettre de diminuer la dose reçue par les tissus au voisinage de la tumeur.
La prise en charge radiothérapeutique repose sur :
– une réunion de concertation pluridisciplinaire (dont un chirurgien-dentiste) ;
– la réalisation d’un scanner dosimétrique ;
– une simulation ;
– la réalisation d’un moulage thermoformé permettant le repositionnement identique du patient entre les séances ;
– l’irradiation à raison de 5 séances hebdomadaires de 1,8 à 2 grays et en moyenne une dose totale reçue de 45 à 70 grays pour les cancers des VADS sur un mois et demi.
Ces cancers, réputés généralement peu chimio-sensibles en matière de chimiothérapie conventionnelle, ont connu ces dernières années une évolution thérapeutique significative dans leur prise en charge avec l’apparition et l’emploi des thérapies ciblées et de l’immunothérapie.
À l’inverse de la chimiothérapie conventionnelle non spécifique, une thérapie ciblée antitumorale implique l’administration d’un agent thérapeutique dirigé contre une cible spécifique antigénique caractéristique de la tumeur ou de son environnement. L’action dite spécifique des thérapies ciblées repose sur le ciblage de récepteurs et/ou de voies de signalisation surexprimées par la cellule cancéreuse.
Elles peuvent être :
– biologiques (anticorps monoclonal) comme l’anti-EGFR (cituximab), l’anti-VEGF (bevacizumab) et l’anti Rank-L ;
– pharmacologiques comme les Inhibiteurs de Tyrosines Kinases (ITK) ou les anti-mTOR.
L’immunothérapie anti-tumorale est un paradigme récent. Elle est fondée sur la levée de la tolérance immune de l’hôte vis-à-vis des cellules tumorales et le rétablissement d’une cytotoxicité anti-tumorale. Cette thérapeutique est en plein essor, notamment pour la prise en charge des cancers aux stades avancés ou métastatiques comme pour le mélanome mais aussi en première ligne dans le cancer du poumon. Les principales molécules utilisées sont les anti-CTLA-4, anti-PD-1 et anti-PDL-1.
Malgré les progrès de la radiothérapie en matière de modulation d’intensité et de ciblage tumoral, le chirurgien-dentiste reste toujours particulièrement concerné en cas d’application loco-régionale et notamment buccale de la radiothérapie pour les tumeurs des VADS (risque d’ostéoradionécrose, xérostomie, polycaries post-radiques).
Quelle que soit la localisation tumorale, le chirurgien-dentiste doit être attentif à toute tumeur traitée par chimiothérapie conventionnelle du fait de la distribution systémique des médicaments, de leur non-spécificité et de l’atteinte collatérale de cellules à renouvellement rapide telles :
– les cellules sanguines entraînant un risque hémorragique par atteinte de la lignée plaquettaire et un risque infectieux par atteinte de la lignée leucocytaire en particulier les polynucléaires neutrophiles ;
– les cellules de l’épithélium digestif, dont les cellules de la muqueuse buccale, entraînant un risque muqueux.
Avant d’intervenir, en particulier pour un acte de chirurgie orale, chez un patient bénéficiant d’une chimiothérapie conventionnelle, le chirurgien-dentiste se doit de vérifier préalablement la NFS, d’envisager une antibiothérapie, d’utiliser les moyens hémostatiques locaux, mais aussi de surseoir à l’intervention en cabinet de ville ou de prendre conseil si les valeurs plaquettaires
(< 100 000/mm3) ou neutropéniques
(< 1 500/mm3) sont franchies à la baisse.
La prévention reste la meilleure option pour ne pas à avoir à intervenir pendant les cures et consiste en une mise en état de la cavité buccale avec éradication des foyers infectieux bucco-dentaires. Une radiographie panoramique dentaire est indispensable.
Cependant, du fait du développement des thérapies ciblées et de l’immunothérapie antitumorale, de leur mode de distribution systémique, le chirurgien-dentiste se doit d’être informé également de leur haut potentiel d’apparition de toxicités endo-
buccales quelle que soit, là aussi, la localisation tumorale.
Ainsi les effets secondaires de l’immunothérapie anticancéreuse sont principalement liés à l’hyper-réactivité immune, ils peuvent intéresser divers organes (poumon, foie, hypophyse…) de façon spécifique pouvant conduire à un risque infectieux du fait de l’utilisation d’immunosuppresseurs et relèvent alors d’une prise en charge spécialisée. L’hémato-toxicité est plus rare mais reste possible.
Les effets secondaires des thérapies ciblées et leurs complications sont directement en rapport avec leur mécanisme d’action. Les principales complications sont le risque hémorragique (antiangiogéniques) et surtout l’ostéonécrose des maxillaires (ONM) (antiangiogéniques en particulier quand ils sont associés aux bisphosphonates). Cette dernière complication par sa gravité implique une attention particulière du chirurgien-dentiste tant dans la prévention que dans le diagnostic précoce pour une prise en charge optimale et adaptée.
Les effets secondaires muqueux des thérapies ciblées dépendent de la classe thérapeutique employée. Parmi les nombreux effets secondaires déjà observés notons les suivants :
– mucites et ulcérations aphtoïdes : inhibiteurs mTOR ou tyrosine kinase, anti EGF ;
– hyperkératose (langue latérale, palais dur, gencive marginale) : inhibiteurs de sérine-thréonine kinase ciblant BRAF (anti BRAF) ;
– hyperplasies gingivales : anti BRAF ;
– langue géographique : antiangiogéniques (anti VEGF) ;
– lésions lichénoïdes en particulier jugales et linguales : inhibiteur multikinases ;
– dysgueusie ;
– dyschromie de la muqueuse orale.
De plus, loin d’être incompatibles, ces différentes thérapeutiques (chimiothérapie conventionnelle et thérapies ciblées) sont au contraire très souvent associées suivant des protocoles précis qui dépendent du type tumoral, du stade tumoral, de la réponse au traitement. La prise en charge doit tenir compte d’une toxicité potentiellement cumulative.
Emmanuelle Vigarios, chirurgien-dentiste, exposera, après quelques données épidémiologiques, les techniques et l’actualité de la prise en charge en matière de radiothérapie et nous dira quelles sont les principales évolutions attendues en matière d’identification des régions frontalières tumorales.
Vincent Sibaud, onco-dermatologue, présentera les thérapies ciblées et l’immunothérapie, leur principe d’action et leur utilisation en cancérologie. Les effets secondaires de ces thérapies utilisées seules ou en combinaisons associatives seront exposés par les deux praticiens et nous pourrons mieux comprendre comment les différentes toxicités varient selon les modalités d’administration et les combinaisons d’association.
L’accent sera mis notamment dans cette conférence sur les effets secondaires clairement différents et à reconnaître par les chirurgiens-dentistes des thérapies ciblées par rapport à ceux, mieux connus, engendrés par les thérapeutiques plus conventionnelles.
Il sera rappelé que, du fait de leur emploi relativement récent et du développement croissant de nombreuses molécules, les effets secondaires à long terme des thérapies ciblées sont encore mal connus et que le chirurgien-dentiste comme tout professionnel de santé a un devoir de pharmacovigilance.
Hilal Hafian, chirurgien-dentiste, abordera le rôle du chirurgien-dentiste hospitalier et/ou traitant, du chirurgien oral, tant dans la prévention que dans la prise en charge curative des effets secondaires de ces thérapeutiques et précisera également l’articulation et la communication de l’équipe odontologique avec l’équipe oncologique.
Chloé Bertolus, chirurgien maxillo-facial, présentera les techniques de réhabilitation précoce après chirurgie d’exérèse carcinologique et nous dira leur implication en matière de qualité de vie du patient.












Commentaires